秋燥
来源:74U閱讀網
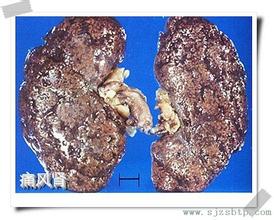
痛風性腎病
痛風性腎病百科
痛風(gout)是一種由於嘌呤生物合成代謝增加,尿酸產生過多或因尿酸排泄不良而致血中尿酸升高,尿酸鹽結晶沉積在關節滑膜、滑囊,軟骨及其他組織中引起的反復發作性炎性疾病.本病以關節液和痛風石中可找到有雙折光性的單水尿酸鈉結晶為其特點.其臨床特征為:高尿酸血癥及尿酸鹽結晶,沉積所致的特征性急性關節炎、痛風石、間質性腎炎,嚴重者見關節畸形及功能障礙,常伴尿酸性尿路結石,多見於體形肥胖的中老年男性和絕經期後婦女.隨著經濟發展和生活方式改變,其患病率逐漸上升.
痛風性腎病
痛風性腎病病因
飲酒(25%):
飲酒容易引發痛風,因為酒精在肝組織代謝時,大量吹收水份,使血濃度加強,使到原來已經接近飽和的尿酸,加速進入軟組織形成結晶,導致身體免疫系統過度反應(敏感)而造成炎癥,痛風古稱“王者之疾”,因此癥好發在達官貴人的身上,如元世祖忽必烈晚年就因飲酒過量而飽受痛風之苦.
飲食(15%):
痛風可以由飲食,天氣變化如溫度氣壓突變,外傷等多方面引發.一些食品經過代謝後,其中部分衍生物可以引發原來積蓄在軟組織的尿酸結晶重新溶解,這時可誘發並加重關節炎.
尿酸長期增高(15%):
血液中尿酸長期增高是痛風發生的關鍵原因,人體尿酸主要來源於兩個方面:(1)人體細胞內蛋白質分解代謝產生的核酸和其它嘌呤類化合物,經一些酶的作用而生成內源性尿酸.(2)食物中所含的嘌呤類化合物,核酸及核蛋白成分,經過消化與吸收後,經一些酶的作用生成外源性尿酸.
尿酸的生成是一個很復雜的過程,需要一些酶的參與,這些酶大致可分為兩類:促進尿酸合成的酶,主要為5-磷酸核酸-1-焦磷酸合成酶,腺嘌呤磷酸核苷酸轉移酶,磷酸核糖焦磷酸酰胺轉移酶和黃嘌呤氧化酶;抑制尿酸合成的酶,主要是次黃嘌呤-鳥嘌呤核苷轉移酶,痛風就是由於各種因素導致這些酶的活性異常,例如促進尿酸合成酶的活性增強,抑制尿酸合成酶的活性減弱等,從而導致尿酸生成過多,或者由於各種因素導致腎臟排泌尿酸發生障礙,使尿酸在血液中聚積,產生高尿酸血癥.
高尿酸血癥如長期存在,尿酸將以尿酸鹽的形式沉積在關節,皮下組織及腎臟等部位,引起關節炎,皮下痛風結石,腎臟結石或痛風性腎病等一系列臨床表現.
本病為外周關節的復發性急性或慢性關節炎,是因過飽和高尿酸血癥體液中的單鈉尿酸鹽結晶在關節,肌腱內及其周圍沉積所致.
發病機制
尿酸分解降低作為導致高尿酸血癥的機制已被排除,在核酸和核苷酸的正常轉換過程中,部分被降解成遊離嘌呤基,主要是次黃嘌呤和鳥嘌呤,合成核苷酸所需要的核酸過剩時,會迅速降解為次黃嘌呤,鳥嘌呤在鳥嘌呤酶作用下脫氨成為黃嘌呤,次黃嘌呤和黃嘌呤經黃嘌呤氧化酶作用被氧化成尿酸,嘌呤核苷酸,腺嘌呤核苷酸,次黃嘌呤核苷酸和鳥嘌呤核苷酸是嘌呤生物合成的末端產物,上述3種嘌呤核苷酸可經2個途徑中的1個合成,直接從嘌呤堿合成,如鳥嘌呤轉化成鳥嘌呤核苷酸;次黃嘌呤轉化成次黃嘌呤核苷酸;腺嘌呤轉化成腺嘌呤核苷酸;或者它們可重新合成,嘌呤代謝的首步反應及其反饋抑制的部位是磷酸核糖焦磷酸(PRPP)+谷氨酰胺+H2O氨基磷酸核糖+谷氨酸+焦磷酸(PPI),該反應由磷酸核糖焦磷酸酰胺轉移酶(PRPPAT)催化.
此反應調節失控和嘌呤合成增加的可能機制是:PRPP,谷氨酰胺濃度增高;酶的量或活性增加;酶對嘌呤核苷的反饋抑制的敏感性降低;對酶活性由協調作用的腺苷酸或鳥苷酸濃度減少,導致對酶的抑制作用降低,在HPRT缺乏和PRPP合成酶過度活躍時,細胞內PRPP濃度明顯增高,嘌呤合成增多,在尿酸生成增多的患者,其PRPP的轉換是加速的,此外,部分高尿酸血癥的原因是由次黃嘌呤-鳥嘌呤磷酸核糖轉換酶(HGPRT)缺乏所致,當該酶異常時,PRPP增多,嘌呤合成增加,尿酸生成增多,其他還包括任何導致細胞內腺苷酸分解加速的過程,均會因嘌呤降解加快而尿酸生成增加,引起高尿酸血癥.
對部分痛風患者來說,其高尿酸血癥的直接病理機制是腎小管對尿酸鹽的清除率下降,腎臟對尿酸鹽的排泄是由腎小球濾過,但濾過的尿酸鹽幾乎完全被近曲小管吸收(分泌前重吸收),腎小管分泌的尿酸鹽部分在近曲小管的遠端也被重吸收,少量在亨利襻和集合管重吸收(分泌後重吸收),因此,尿酸鹽排泄幾乎是腎小管所分泌,最終尿酸從腎臟排泄是腎小球濾過量的6%~12%,當腎小球尿酸鹽濾過減少,腎小管對尿酸鹽的重吸收增加或腎小管分泌尿酸鹽減少,均可引起尿酸鹽腎排泄的降低,導致高尿酸血癥,當血尿酸增高超過超飽和濃度,尿酸鹽在組織內沉積,在痛風病人的研究中已證實腎單位對尿酸鹽的分泌是下降的.
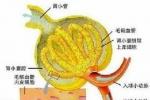
痛風性腎病
痛風性腎病癥狀
急性痛風性關節炎發病前沒有任何先兆,輕度外傷,暴食高嘌呤食物或過度飲酒,手術,疲勞,情緒緊張,內科急癥(如感染,血管阻塞)均可誘發痛風急性發作,常在夜間發作的急性單關節或多關節疼痛通常是首發癥狀,疼痛進行性加重,呈劇痛,體征類似於急性感染,有腫脹,局部發熱,紅及明顯觸痛等,局部皮膚緊張,發熱,有光澤,外觀呈暗紅色或紫紅色,大趾的蹠趾關節累及最常見(足痛風),足弓,踝關節,膝關節,腕關節和肘關節等也是常見發病部位,全身表現包括發熱,心悸,寒戰,不適及白細胞增多.
開始幾次發作通常隻累及一個關節,一般隻持續數日,但後來則可同時或相繼侵犯多個關節,若未經治療可持續數周,最後局部癥狀和體征消退,關節功能恢復,無癥狀間歇期長短差異很大,隨著病情的進展愈來愈短,如果不進行預防,每年會發作數次,出現慢性關節癥狀,並發生永久性破壞性關節畸形,手足關節經常活動受限,在少數病例,骶髂,胸鎖或頸椎等部位關節亦可受累,粘液囊壁與腱鞘內常見尿酸鹽沉積,手,足可出現增大的痛風石並排出白堊樣尿酸鹽結晶碎塊,環孢菌素引起的痛風多起病於中央大關節,如髖,骶髂關節,同樣也可見於手,甚至破壞腎小管.
1、無癥狀期
血清尿酸鹽濃度隨年齡而升高,又有性別差異,這一階段主要表現為血尿酸持續或波動性增高,從血尿酸增高到癥狀出現時間可長達數年至數十年,隻有在發生關節炎時才稱為痛風.
2、急性關節炎發作期
是原發性痛風最常見的首發癥狀,好發於下肢關節,以拇趾及第一蹠趾關節為多見,初發時為單關節炎癥,反復發作則受累關節增多,痛風的發作表明血尿酸濃度長時期過飽和而導致大量尿酸鹽在組織中沉積.
3、間歇期
痛風發作持續數天至數周可自然緩解,不留後遺癥而完全恢復,而後出現無癥狀階段,稱為急性發作間歇期,此後可再發,約60%患者1年內復發,間歇期也有長達10餘年者.
4、痛風石
及慢性關節炎期未經治療或治療不佳的患者,尿酸鹽結晶沉積在軟骨,肌腱,滑囊液和軟組織中,痛風石為本期的常見表現,常發生於耳輪,前臂伸側,蹠趾,手指,肘部等處,尿酸鹽在關節內沉積增多,炎癥反復發作進入慢性階段而不能完全消失,引起關節骨質侵蝕缺損及周圍組織纖維化,使關節發生僵硬畸形,活動受限,隨著炎癥的反復發作,使病變越來越加重,嚴重影響關節功能,早期防治高尿酸血癥,病者可無本期的表現.
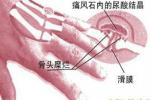
痛風性腎病
痛風性腎病檢查
實驗室檢查,對於痛風診斷具有重要意義,特別是尿酸鹽的發現,是確診的依據.
一、血,尿常規和血沉
1、血常規和血沉檢查急性發作期,外周血白細胞計數升高,通常為(10~20)×109/L,很少超過20×109/L,中性白細胞相應升高,腎功能下降者,可有輕,中度貧血,血沉增快,通常小於60mm/h.
2、尿常規檢查病程早期一般無改變,累及腎臟者,可有蛋白尿,血尿,膿尿,偶見管型尿;並發腎結石者,可見明顯血尿,亦可見酸性尿石排出.
二、血尿酸測定
急性發作期絕大多數病人血清尿酸含量升高,一般認為采用尿酸酶法測定,男性416μmol/L(7mg/dl),女性>357μmol/L(6mg/dl),具有診斷價值,若已用排尿酸藥或腎上腺皮質激素,則血清尿酸含量可以不高,緩解期間可以正常,有2%~3%病人呈典型痛風發作而血清尿酸含量小於上述水平,有三種解釋:①中心體溫和外周關節溫度梯度差較大;②機體處於應激狀態,分泌較多腎上腺皮質激素,促進血清尿酸排泄,而遠端關節內尿酸鈉含量仍相對較高;③已用排尿酸藥或皮質激素治療的影響.
三、尿尿酸含量測定
在無嘌呤飲食及未服影響尿酸排泄藥物的情況下,正常男性成人24h尿尿酸總量不超過3.54mmol/(600mg/24h),原發性痛風病人90%尿尿酸排出小於3.54mmol/24h,故尿尿酸排泄正常,不能排除痛風,而尿尿酸大於750mg/24h,提示尿酸產生過多,尤其是非腎源性繼發性痛風,血尿酸升高,尿尿酸亦同時明顯升高.
四、關節腔穿刺檢查
急性痛風性關節炎發作時,腫脹關節腔內可有積液,以註射針抽取滑囊液檢查,具有極其重要診斷意義,滑囊液的白細胞計數一般在(1~7)×109/L,主要為分葉核粒細胞,無論接受治療與否,絕大多數間歇期的患者進行關節滑囊液檢查,仍可見有尿酸鈉晶體.
(一)偏振光顯微鏡檢查
將滑液置於玻片上,在細胞內或細胞外可見雙折光細針狀尿酸鈉結晶的緩慢振動圖象,用第一級紅色補償棱鏡,尿酸鹽結晶方向與鏡軸平行時呈黃色,垂直時呈藍色.
(二)普通顯微鏡檢查
尿酸鈉結晶呈桿狀針狀,檢出率僅為偏振光顯微鏡的一半,若在滑液中加肝素後,離心沉淀,取沉淀物鏡檢,可以提高其檢出率.
(三)紫外分光光度計測定
采用紫外分光光度計,對滑囊液或疑為痛風結節的內容物進行定性分析來判定尿酸鈉,是痛風最有價值的方法,方法是首先測定待測標本的吸收光譜,然後與已知尿酸鈉的吸收光譜比較,若兩者相同,則測定物質即為已知化合物.
(四)紫尿酸胺(murexide)試驗
對經過普通光學顯微鏡或偏振光顯微鏡檢查發現有尿酸鈉存在的標本,可行本試驗以便進一步予以確認,此法簡便易行,其原理是尿酸鈉加硝酸後加熱產生雙阿脲,再加入氨溶液即生成呈紫紅色的紫尿酸銨.
(五)尿酸鹽溶解試驗
在有尿酸鹽結晶的滑液中,加入尿酸酶保溫後,尿酸鹽結晶被降解為尿囊素可見結晶消失.
五、痛風結節內容物檢查
對於痛風結節進行活檢或穿刺吸取其內容物,或從皮膚潰瘍處采取白堊狀粘稠物質塗片,按上述方法檢查,查到特異性尿酸鹽的陽性率極高.
六、X線攝片檢查
期急性關節炎僅表現為軟組織的腫脹,關節顯影正常,隨著病情的進展,與痛風石鄰近的骨質可出現不規則或分葉狀的缺損,邊緣呈翹狀突起;關節軟骨緣破壞,關節面不規則,進入慢性關節炎期後可見關節間隙變窄,軟骨下骨質有不規則或半圓形的穿鑿樣缺損,邊緣銳利,缺損邊緣骨質可有增生反應,此外,利用雙能X線骨密度測量儀可早期發現受累關節的骨密度改變,並可作為痛風性關節炎診斷與病情觀察的評價指標,單純的尿酸性結石可透過X射線,其診斷有賴於靜脈腎盂造影,混有鈣鹽者,行腹部平片檢查時可被發現.
七、CT與MRI檢查
沉積在關節內的痛風石,根據其灰化程度的不同在CT掃描中表現為灰度不等的斑點狀影像,痛風石在MRI檢查的T1和T2影像中均呈低到中等密度的塊狀陰影,靜脈註射釓可增強痛風石陰影的密度,兩項檢查聯合進行可對多數關節內痛風石做出準確診斷.
總之,實驗室檢查是確診痛風和觀察病情演變不可缺少的方法,尤其是發現尿酸鹽結晶,是提高痛風診斷質量的關鍵.
痛風性腎病預防
痛風病人除在醫生指導下應用適當藥物外,在日常生活中還應註意以下幾點:
(1)飲食方面:①豬、牛、羊肉、火腿、香腸、雞、鴨、鵝、兔以及各種動物內臟(肝、腎、心、腦)、骨髓等含嘌呤量高,應盡量不吃;魚蝦類、菠菜、豆類、蘑菇、香菇、香蕈、花生等也有一定量嘌呤,要少吃;大多數蔬菜、各種水果、牛奶和奶制品、雞蛋、米飯、糖等可以吃.
②多飲水,要使每日尿量保持在2000ml以上,因尿路結石的發生和小便尿酸濃度及小便的酸堿度有關,必要時可服用堿性藥物,以預防尿路結石的發生.
③避免暴飲暴食或饑餓.
④節制煙酒,尤其不能酗酒.
⑤不喝濃茶、咖啡等飲料.
(2)妥善處理誘發因素,禁用或少用影響尿酸排泄的藥物:如青黴素、四環素、大劑量噻嗪類及氨苯喋啶等利尿劑、維生素B1和B2、胰島素及小劑量阿司匹林(每天小於2g)等.
(3)肥胖者要積極減肥,減輕體重,這對於防止痛風發生頗為重要.
(4)註意勞逸結合,避免過勞、精神緊張、感染、手術,一般不主張痛風病人參加跑步等較強的體育鍛煉,或進行長途步行旅遊.