軟組織損傷
来源:74U閱讀網
煙霧病
煙霧病百科
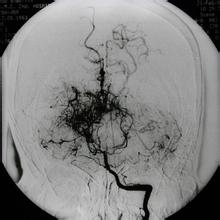
煙霧病又名腦底異常血管網,是一組以頸內動脈虹吸部及大腦前、中動脈起始部狹窄或閉塞,腦底出現異常的小血管網為特點的腦血管病.因腦血管造影時呈現許多密集成堆的小血管影,似吸煙時吐出的煙霧,故名煙霧病.
煙霧病
煙霧病病因
腦血管畸形(55%):
腦底畸形血管團不見於正常造影片,屬於異常血管.此病以兒童為多見,且無明確的病因可尋.有些病例合並其他先天性腦血管病,如腦動脈瘤或腦血管畸形.
疾病因素(45%):
腦血管造影的動態變化,臨床癥狀,病程在一定時間內呈進行性發展,尤其是兒童,病程的進展傾向更大.有許多疾病可導致此病,例如腦膜炎,非特異性動脈炎,多發性神經纖維瘤病,放射線,外傷,梅毒,螺旋體病,結核性腦膜炎,腦瘤,顱內感染,視神經膠質瘤,老年性動脈粥樣硬化癥及視交叉部腫瘤等均可導致類似的病理改變.
發病機制病理解剖學:煙霧病的病理解剖變化主要有以下三種改變.
大腦基底部的大血管閉塞或極度狹窄:頸內動脈分叉部,大腦前動脈和大腦中動脈起始部,腦底動脈環管腔狹窄,閉塞,受損的動脈表現為細小,內皮細胞增生,內膜明顯增厚,內彈力層增厚而致使動脈管腔狹窄或閉塞,中膜肌層萎縮,薄弱與部分消失,可有淋巴細胞浸潤,狹窄閉塞的頸內動脈病理改變為:內彈力層高度屈曲,部分變薄,部分斷裂,部分分層,部分增厚;內膜呈局限性離心性增厚,內膜內有平滑肌細胞,膠原纖維和彈力纖維;中層明顯變薄,多數平滑肌細胞壞死,消失,閉塞性血管的病變性質有的符合先天性動脈發育不全,有的為炎性或動脈硬化性改變,有的為血栓形成,例如鉤端螺旋體病引起者為全動脈炎.
異常血管網:主要位於腦底部及基底節區,表現為管壁變薄,擴張,數量增多,易破裂出血等,異常血管網為來自Willis環前,後脈絡膜動脈,大腦前動脈,大腦中動脈和大腦後動脈的擴張的中等或小的肌型血管,這些血管通常動靜脈難辨,狹窄的異常血管網小動脈的內膜可見有水腫,增厚,中層彈力纖維化,彈力層變厚,斷裂,以致淤血屈曲,血栓形成閉塞,擴張的小動脈可表現為中層纖維化,管腔變薄,彈力纖維增生,內膜增厚等,有時內彈力層斷裂,中層變薄,形成微動脈瘤而破裂出血,隨著年齡的增大,擴張的血管可進行性變細,數量減少,狹窄動脈增加.
腦實質內繼發血液循環障礙的變化:表現為出血性或缺血性及腦萎縮等病理改變.
電鏡下觀察證明煙霧病是一種廣泛的影響腦血管的疾病,最明顯的變化就是平滑肌細胞的變性,壞死,消失和內彈力層的破壞.
病理生理學:當血管狹窄,閉塞發生時,側支循環也在逐漸形成,側支循環增多並相互吻合成網狀,管腔顯著擴張形成異常血管網,異常血管網作為代償供血的途徑,當腦底動脈環閉塞時,腦底動脈環作為一個有力的代償途徑已失去作用,因此,隻有靠閉塞部位近端發出的血管,通過擴張,增生進行代償供血,這些代償作用的異常血管網可延續形態及走行大致正常的大腦前,中動脈,如果血管閉塞的部位繼續向近側端發展,就可能使異常血管網的起源處閉塞,從而導致異常血管網的消失,因此,異常血管網的形成是特定部位閉塞的特殊代償供血的形式,而不是本質的東西,它可見於Willis環的前部,也可見於其後部,如果閉塞繼續發展而閉塞瞭異常血管網的起始點,或閉塞部位在起點的近端,那麼可沒有異常血管的出現.
發病機制:血管中層平滑肌細胞的破壞,增生與再破壞,再增生,反復進行可能是煙霧病發病的形態學基礎.
當血管狹窄或閉塞形成時,側支循環逐漸建立,形成異常血管網,多數異常血管網是一些原始血管的增多與擴張形成的,當血管閉塞較快以至於未形成足夠的側支循環進行代償供血時,那麼,臨床上就表現為腦缺血的癥狀,若血管閉塞形成後,其近端壓力增高,造成異常脆弱的,菲薄的血管網或其他異常血管破裂,臨床上就出現顱內出血的癥狀,當顱內大動脈完全閉塞時,側支循環已建立,病變就停止發展,由於病變的血管性質不同,病變的程度不一,側支循環形成後在長期血流障礙的作用下,新形成的血管又可發生病變,故其臨床癥狀可表現為反復發作或交替出現.
煙霧病
煙霧病癥狀
煙霧病的癥狀癡呆惡心假性延髓性麻痹精神萎靡顱內出血癱瘓文獻報告發病年齡最小2歲,最大65歲,平均29.25歲,多數文獻報告本病以兒童及青少年多見,15歲以下占30%~45%.
本病患者中罕有血壓增高者,一般無發熱,常以卒中形式起病,可出現腦缺血或腦出血兩組癥狀,分述如下:
缺血組發病年齡相對較輕,平均年齡18.4歲,多見於兒童及少年,多呈急性發病,也有亞急性發病者.
臨床上可表現為腦血栓,也可出現TIA,患者常有多次卒中發作史,文獻報告1次發作者占13.3%,2次發作者占60%,3次發作者占26.7%.
起病時常有頭昏,頭痛,肢體麻木,癱瘓,精神不振,言語不清等癥狀,常在一側肢體癱瘓好轉後又出現另一側肢體癱瘓,肢體癱瘓多為不全癱,也有全癱者,優勢半球病變可出現失語,病灶多發者可出現假性球麻痹,精神障礙,智力減退或癡呆,約40%的患者伴有癲癇發作.
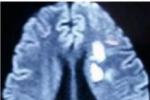
在CT或MRI檢查時,80%可見腦內多發梗死灶.
出血組發病年齡多較缺血組為晚,平均發病年齡33.1歲,以青壯年為多.
血壓多正常,發病突然,常見的出血部位為蛛網膜下出血,原發性腦室出血及腦葉出血,以上3種出血占本病顱內出血的78%~90%,少見者為殼核出血,丘腦出血及尾核頭出血,故moyamoya病引起的顱內出血多為部位體征不明顯的出血.
常以頭痛,惡心嘔吐起病,部分患者可有不同程度的意識障礙,其臨床癥狀體征與其他原因引起的顱內出血相同,預後似較好,有人報告18例moyamoya病引起顱內出血的患者,隨訪5.4年,13例(72.2%)預後良好,5例(27.8%)出現1次或多次復發.
值得提出的是moyamoya病引起原發性腦室出血較多,是原發性腦室出血的主要原因,該處容易出血除腦室壁的異網血管及粟粒型動脈瘤破裂出血外,很重要的原因是梗死性出血,因腦室周圍的血液是由一組從腦室表面向腦實質方向擴展的,由脈絡膜前,後動脈末梢分支組成的,離腦室分佈的血管,和另一組由穿過腦實質向腦室周圍分佈的末梢動脈所供應,兩組血管均為終末支,基本上不發生吻合,即構成邊緣帶,同時這些末梢支距離心臟最遠,又是在Willis動脈環主幹血管出現病變後增生,代償的細小動脈,故易導致腦室壁缺血軟化,發生梗死性出血.
煙霧病
煙霧病檢查
煙霧病檢查項目抗溶血性鏈球菌“O"試驗結核菌素皮內試驗腦脊液壓力尿常規腦電圖檢查腦膜刺激征顱腦CT檢查體檢有無眼底水腫,肢體癱瘓,失語和腦膜刺激征.
實驗室檢查一般化驗檢查:多無特異性改變,一般化驗檢查包括血常規,血沉,抗“O",C反應蛋白,黏蛋白測定,結核菌素試驗以及血清鉤端螺旋體凝溶試驗等,血常規多數病人白細胞計數在10×109/L以下;血沉可稍高,多數正常;抗“0"可稍高,亦可正常;若病人系結核性腦膜炎所致,結核菌素皮試可為強陽性;若為鉤端螺旋體病引起,血清鉤端螺旋體凝溶試驗可為陽性.
腦脊液檢查:腦脊液的化驗檢查與其他腦血管疾病相似,兒童多為缺血性表現,腦脊液檢查一般正常,腰穿壓力亦可正常,如有結核性腦膜炎,病人的腦脊液則呈結核性腦膜炎反應,即腦脊液細胞數增多,糖與氯化物降低,蛋白增高,如為鉤端螺旋體病所致,病人腦脊液鉤端螺旋體免疫反應可為陽性,若有破裂出血,腰穿腦脊液檢查可出現血性腦脊液或腦脊液中有血凝塊,若出血後24h腰穿腦脊液呈紅色,腦脊液中可見有均勻的紅細胞,24h以後腦脊液呈棕黃色或黃色,1~3周後黃色消失,腦脊液中的白細胞升高,早期為中性粒細胞增多,後期以淋巴細胞增多為主,這是血液對腦膜刺激引起的炎癥反應,蛋白含量亦可升高,通常在1g/L左右,腦脊液壓力多在1.57~2.35kPa.
影像學檢查腦電圖:一般無特異性變化,無論是出血病人還是梗死病人,其腦電圖的表現大致相同,均表現為病灶側或兩側慢波增多,並有廣泛的中,重度節律失調,根據異常電腦圖產生的不同波形,不同部位可分為3種類型:
大腦後半球型:以高幅單向陣發性的或非陣發性的δ波為主,局限在大腦後半球,以缺血明顯側占優勢.
顳中回型:以中高幅,持續性的δ波和θ波為主,局限於顳葉的中部,亦是以缺血明顯側占優勢.
散發型:呈彌漫性低中幅的θ波,過度換氣可誘發慢波,提高腦電圖診斷的陽性率,過度換氣誘發慢波的機制,可能與腦組織血液供應的動態變化以及腦部動脈血的pH變化有關.
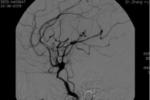
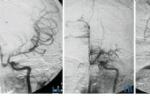
腦血管造影術:腦血管造影是確診此病的主要手段,其腦血管造影表現的特點為:
雙側頸內動脈床突上段和大腦前,中動脈近端有嚴重的狹窄或閉塞:以頸內動脈虹吸部頸1段的狹窄或閉塞最常見,幾乎達100%,延及頸2段者占50%,少數病人可延及頸3,頸4段,而閉塞段的遠端血管形態正常,雙側腦血管造影表現基本相同,但兩側並非完全對稱,少數病例僅一側出現上述血管的異常表現,一般先始於一側,以後發展成雙側,先累及Willis環的前半部,以後發展到其後半部,直至整個動脈環閉塞,造成基底節,丘腦,下丘腦,腦幹等多數腦底穿通動脈的閉塞,形成腦底部異常的血管代償性側支循環.
在基底節處有顯著的毛細血管擴張網:即形成以內外紋狀體動脈及丘腦動脈,丘腦膝狀體動脈,前後脈絡膜動脈為中心的側支循環.
有廣泛而豐富的側支循環形成,包括顱內,外吻合血管的建立:其側支循環通路有以下三類:
①當頸內動脈虹吸部末端閉塞後,通過大腦後動脈與大腦前,中動脈終支間吻合形成側支循環.
②未受損的動脈環及虹吸部的所有動脈分支均參與基底節區的供血,構成側支循環以供應大腦前,中動脈所屬分支,因此,基底節區形成十分豐富的異常血管網是本病的最重要的側支循環通路.
③頸外動脈的分支與大腦表面的軟腦膜血管之間吻合成網.
掃描:煙霧病在CT掃描中可單獨或合並出現以下幾種表現.
多發性腦梗死:這是由於不同部位的血管反復閉塞所致,多發性腦梗死可為陳舊性,亦可為新近性,並可有大小不一的腦軟化灶.
繼發性腦萎縮:多為局限性的腦萎縮,這種腦萎縮與頸內動脈閉塞的范圍有直接關系,並且頸內動脈狹窄越嚴重,血供越差的部位,腦萎縮則越明顯,而側支循環良好者,CT上可沒有腦萎縮,腦萎縮好發於顳葉,額葉,枕葉,2~4周達高峰,以後逐漸好轉,其好轉的原因可能與側支循環建立有一定的關系.
腦室擴大:約半數以上的病人出現腦室擴大,擴大的腦室與病變同側,亦可為雙側,腦室擴大常與腦萎縮並存,腦室擴大與顱內出血有一定的關系,嚴重腦萎縮伴腦室擴大者,以往沒有顱內出血史,而輕度腦萎縮伴明顯腦室擴大者,以往均有顱內出血史,這可能是蛛網膜下腔出血後的粘連,影響瞭腦脊液的循環所致.
顱內出血:61.6%~77.3%的煙霧病患者可發生顱內出血,以蛛網膜下腔出血最多見,約占60%,腦室內出血亦較常見,占28.6%~60%,多合並蛛網膜下腔出血,其中30%的腦室內出血為原發性腦室內出血,此乃菲薄的異常血管網破裂所致,腦內血腫以額葉多見,形狀不規則,大小不一致,鄰近腦室內者,可破裂出血,血腫進入腦室,鄰近腦池者可破裂後形成蛛網膜下腔出血.
強化CT掃描:可見基底動脈環附近的血管變細,顯影不良或不顯影,基底節區及腦室周圍可見點狀或弧線狀強化的異常血管團,分佈不規則.
:磁共振可顯示煙霧病以下病理形態變化:
無論陳舊性還是新近性腦梗死均呈長T1與長T2,腦軟化灶亦呈長T1與長T2,在T1加權像上呈低密度信號,在T2加權像上則呈高信號.
顱內出血者在所有成像序列中均呈高信號.
局限性腦萎縮以額葉底部及顳葉最明顯.
顱底部異常血管網因流空效應而呈蜂窩狀或網狀低信號血管影像.
煙霧病預防
煙霧病早發現,早診斷,早治療是關鍵,通過早期手術治療,80%以上的患者都可以恢復正常人的生活.
1、註意休息和癱瘓肢體的功能鍛煉.
2、加強營養,給予高蛋白質高維生素飲食.
3、出現蛛網膜下腔出血者,不能搬動病人,避免咳嗽,噴嚏和屏氣排便等增加胸腔,腹腔壓力的動作.
4、應防止洪水泛濫,滅鼠,傢禽應圈養,防止污染水源,做好飲水消毒.
5、教育兒童不要喝生水,不要到疫水中玩水,洗澡等,避免患鉤端螺旋體病.