直腸息肉
来源:74U閱讀網
急性心包炎
急性心包炎百科
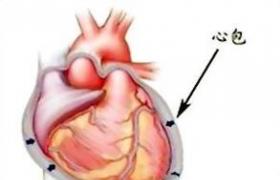
急性心包炎是由心包臟層和壁層急性炎癥引起的綜合征.臨床特征包括胸痛、心包摩擦音和一系列異常心電圖變化.病因較多,可來自心包本身疾病,也可為全身性疾病的一部分,臨床上以結核性、非特異性、腫瘤者為多見,全身性疾病如系統性紅斑狼瘡、尿毒癥等病變易累及心包引起心包炎.其治療包括對原發疾病的病因治療、解除心臟壓塞和對癥治療,自然病程及預後取決於病因.

急性心包炎
急性心包炎病因
心包滲液是急性心包炎引起一系列病理生理改變的主要原因.心包滲液由於重力作用首先積聚於心葬的膈面,當滲液增加時充盈胸骨後心包間隙,然後除心包反摺的心房後面這部分外,心臟的兩側均可充滿滲液.由於滲液的急速或大量積蓄,使心包腔內壓力上升,當達到一定程度時就限制心臟的擴張,心室舒張期充盈減少,心搏量降低.此時機體的代償機制通過升高靜脈壓以增加心室的充盈;增強心肌收縮力以提高射血分數;加快心率使心排血量增加;升高周圍小動脈阻力以維持動脈血壓,如此保持相對正常的休息時心排血量.如心包滲液繼續增加,心包腔內壓力進一步增高,心搏量下降達臨界水平時,代償機制衰竭,於是升高的靜脈壓已不能增加心室的充盈;射血分數下降;過速的心率使心室舒張期縮短和充盈減少,不再增加每分鐘心排血量;小動脈收縮達極限,動脈血壓下降,導致心排血量顯著下降,循環衰竭而產生休克,此即為心臟壓塞或稱心包堵塞.
正常人在吸氣時動脈血壓可有輕度下降(降低不超過1.33kPa(10mmHg),因此周圍脈搏強度無明顯改變.當心包滲液引起心包堵塞時,吸氣時脈搏強度可明顯減弱或消失.其機制為:一吸氣時胸腔負壓使肺血管容量明顯增加,血液貯留於肺血管內,而心臟而受滲液包圍的限制右心室的充盈不能顯著增加,右心室的排血量不足以補償肺血容量的增加,使肺靜脈回流減少甚至逆轉,於是左心室充盈減少;二受液體包圍的心臟容積固定,吸氣時右心室血液充盈增加,體積增大,室間隔向後移位,左心室容積減少,因而充盈減少;③吸氣時膈下降牽扯緊張的心包,使心包腔內壓力更加增高,左心室充盈進一步減少,三者相結合使左心室排血量銳減,動脈血壓顯著下降[超過1.33kPa(10mmHg)],出現奇脈.
急性心包炎
急性心包炎癥狀
可能為原發性疾病如感染時的發冷、發熱、出汗、乏力等癥狀所掩蓋.心包炎本身的癥狀有:
1.心前區疼痛主要見於炎癥變化的纖維蛋白滲出階段.心包的臟層和壁層內表面無痛覺神經,在第五或第六肋間水平以下的壁層外表面有膈神經的痛覺纖維分佈,因此當病變蔓延到這部分心包或附近的胸膜、縱隔或膈時,才出現疼痛.心前區疼痛常於體位改變、深呼吸、咳嗽、吞咽、臥位尤其當抬腿或左側臥位時加劇,坐位或前傾位時減輕.疼痛通常局限於胸骨下或心前區,常放射到左肩、背部、頸部或上腹部,偶向下頜,左前臂和手放射.右側斜方肌嵴的疼痛系心包炎的特有癥狀,但不常見.有的心包炎疼痛較明顯,如急性非特異性心包炎;有的則輕微或完全無痛,如結核性心包炎和尿毒癥性心包炎.
2.心臟壓塞的癥狀可出現呼吸困難、面色蒼白、煩躁不安、紫紺、乏力、上腹部疼痛、浮腫、甚至休克.
3.心包積液對鄰近器官壓迫的癥狀肺、氣管、支氣管和大血管受壓迫引起肺淤血,肺活量減少,通氣受限制,加重呼吸困難,使呼吸淺而速.患者常自動采取前臥坐位,使心包滲液向下及向前移位,以減輕壓迫癥狀.氣管受壓可產生咳嗽和聲音嘶啞.食管受壓可出現咽下困難癥狀.
4.全身癥狀心包炎本身亦可引起發冷、發熱、心悸、出汗、乏力等癥狀,與原發疾病的癥狀常難以區分.
急性心包炎
急性心包炎檢查
心電圖檢查
急性心包炎因累及心包臟層下的心肌和心包滲液的影響,心電圖可出現如下的改變:
1.ST段移位因炎癥累及和心包滲液壓迫心外膜下心肌,產生損傷和缺血.
2.T波改變由於心外膜下心肌纖維復極延遲.
3.急性心包炎的心電圖演變典型演變可分四期:一ST段呈弓背向下抬高,T波高.一般急性心包炎為彌漫性病變,故出現於除aVR和V1外所有導聯,持續2天至2周左右.V6的ST/T比值≥0.25.二幾天後ST段回復到基線,T波減低、變平.③T波呈對稱型倒置並達最大深度,無對應導聯相反的改變(除aVR和V1直立外).可持續數周、數月或長期存在.四T波恢復直立,一般在3個月內.病變較輕或局限時可有不典型的演變,出現部分導聯的ST段、T波的改變和僅有ST段或T波改變.
4.P-R段移位除aVR和V1導聯外,P-R段壓低,提示心包膜下心房肌受損.
5.QRS波低電壓推測為心包滲液的電短路作用.如抽去心包滲液仍有低電壓,應考慮與心包炎癥纖維素的絕緣作用和周圍組織水腫有關.
6.電交替P、QRS、T波全部電交替為大量心包滲液的特徵性心電圖表現.心臟收縮時有呈螺旋形擺動的傾向,正常時心包對它有限制作用.當大量心包滲液時,心臟似懸浮於液體中,擺動幅度明顯增大,如心臟以心率一半的頻率作[逆鐘向轉-然後回復]的反覆規律性運動時,引起心臟電軸的交替改變.
7.心律失常竇性心動過速多見,部分發生房性心律失常,如房性早搏、房性心動過速、心房撲動或心房顫動.在風濕性心包炎中可出現不同程度的房室傳導阻滯.
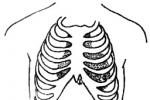
X線檢查
當心包滲液超過250ml以上時,可出現心影增大,右側心膈角變銳,心緣的正常輪廓消失,呈水滴狀或燒瓶狀,心影隨體位改變而移動.透視或X線記波攝影可顯示心臟搏動減弱或消失.X線攝片顯著增大的心影伴以清晰的肺野,或短期內幾次X線片出現心影迅速擴大,常為診斷心包滲液的早期和可靠的線索.
另外,右心導管檢查時推送導管頂住右心房右緣,選擇性心血管造影或使患者取左側臥位靜脈內註入50~100ml二氧化碳後作X線攝片,如右心房右緣心內膜面至肺野間距距離超過5mm時,對心包滲液有診斷價值.
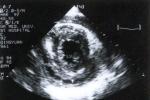
超聲波檢查
正常心包腔內可有20~30ml起潤滑作用的液體,超聲心動圖常難以發現,如在整個心動周期均有心臟後液性暗區,則心包腔內至少有50ml液體,可確定為心包積液.舒張末期右房塌陷和舒張期右室遊離壁塌陷是診斷心臟壓塞的最敏感而特異的徵象.它可在床邊進行檢查,是一種簡便、安全、靈敏和正確的無損性診斷心包積液的方法.
放射性核素檢查
用113m甸或99m鎝靜脈註射後進行心臟血池掃描檢查.心包積液時顯示心腔周圍有空白區,心臟可縮小也可正常,心臟的外緣不規整(尤以右緣多見),掃描心影橫徑與X線心影橫徑的比值小於0.75.
磁共振顯像
能清晰地顯示心包積液的容量和分佈情況,並可分辨積液的性質,如非出血性滲液大都是低信號強度;尿毒癥、外傷、結核性液體內含蛋白和細胞較多,可見中或高信號強度.
心包穿刺
有心包積液時,可作心包穿刺,將滲液作塗片、培養和找病理細胞,有助於確定病原.心包液測定腺甘脫氨基酶(ADA)活性≥30u/L,對診斷結核性心包炎具高度特異性.抽液後再註入空氣(100~150ml)進行X線攝片,可瞭解心包的厚度、心包面是否規則(腫瘤可引起局限性隆起)、心臟大小和形態等.
心包鏡檢查
凡有心包積液需手術引流者,可先行心包鏡檢查.它可直接窺察心包,在可疑區域作心包活檢,從而提高病因診斷的準確性.
急性心包炎預防
主要決定於病因,如並發於急性心肌梗塞、惡性腫瘤或系統性紅斑狼瘡等,則預後嚴重.如為結核性或化膿性心包炎等,及時有效的治療,包括必要的心包穿刺抽液或心包切開排膿,可望獲得痊癒.部分可遺留心肌損害和發展成縮窄性心包炎.