小兒腎病綜合征
来源:74U閱讀網
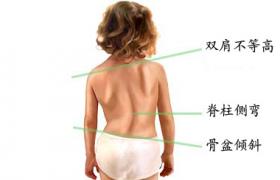
脊柱側凸
脊柱側凸百科
脊柱側凸是一種病理狀態.當脊柱的一段或幾段出現側方彎曲,可逐漸加重,不僅可累及脊柱、胸廓、肋骨、骨盆,嚴重者影響到心肺功能,甚至累及脊髓,造成截癱.重度側凸需手術矯形,輕度側凸通過指導下的體療,電刺激治療、牽引治療、特別是支具治療可以防止或減少畸形的發展.
脊柱側凸
脊柱側凸病因
脊柱側凸分為非結構性脊柱側凸和結構性脊柱側凸.
非結構性脊柱側凸
非結構性脊柱側凸是指脊柱及其支持組織無異常,側方彎曲像或牽引像上畸形可矯正,針對病因治療後,脊柱側凸即能消除.非結構性脊柱側凸可由下列原因引起:姿勢性脊柱側凸、癔癥性脊柱側凸、神經根受刺激、炎癥、下肢不等長、髖關節攣縮.
結構性脊柱側凸
結構性脊柱側凸是指伴有旋轉結構固定的側方彎曲,側彎不能通過平臥或側方彎曲自行矯正,或雖矯正但無法維持,受累的椎體被固定於旋轉位.結構性脊柱側凸根據不同病因可分為:
特發性脊柱側凸:原因不明的脊柱側凸,最常見,約占脊柱側凸的80%.根據發病年齡又可分為嬰兒型、少兒型、青少年型、成人型.
先天性脊柱側凸:根據脊柱發育障礙又分為三種類型:椎體形成異常、椎體分節異常、椎體形成異常合並椎體分節異常.
神經肌肉型脊柱側凸:指人體神經-肌傳導通路的病變所導致的脊柱在冠狀面上的畸形.
神經纖維瘤合並脊柱側凸:有高度遺傳性,約占總數2%.
間葉組織異常並脊柱側凸:常見於馬凡綜合癥.
骨軟骨營養不良合並脊柱側凸:包括彎曲變形的侏儒癥、粘多糖蓄積病等.
代謝性障礙合並脊柱側凸:比如佝僂病、成骨不全、幼年性骨質疏松癥等.
脊柱外組織攣縮導致脊柱側凸:如膿胸或燒傷後的瘢痕所致側凸等.
其他原因引起的脊柱側凸:創傷如骨折、胸廓成形術、放射治療後等.
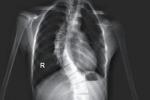
脊柱側凸
脊柱側凸癥狀
.從外形上,側彎可以產生背部隆起畸形,產生“剃刀背"畸形,有的甚至產生“漏鬥胸"或“雞胸"畸形,同時合並這種背部畸形,可以伴隨雙側肩關節不平衡或者骨盆不平衡,以及雙下肢不等長,可以引起患者明顯局部畸形,身高減少,胸腔和腹腔容量的減少,甚至造成神經功能,呼吸功能,消化功能的損害等;同時對於脊柱骨結構本身發育不良的患者,可以伴發腦脊膜膨出,隱形脊柱裂等神經發育異常的表現.此外,先天性脊柱側凸還可能伴有心血管系統異常,氣管-食管瘺,多囊腎等多臟器異常的表現.
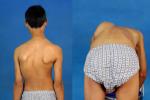
脊柱側凸
脊柱側凸檢查
本病可以有以下的一些輔助檢查方法:
一、波紋圖像檢查(Moirétopography)
波紋照像是用光學方法通過等高線圖像來表示脊柱後背側畸形,若從頸7棘突至臀溝上緣劃一直線作基準線,正常波紋圖像在基準線兩側的波紋對稱,格數相等,如背部有畸形,兩側出現高低差,波紋格數不等且不對稱,畸形越重,背兩側高度差越大,波紋格數差越大,如有1個或1個以上的格數差為波紋圖像陽性,
普通X線檢查不能反映脊柱旋轉導致的肋骨和胸廓畸形,采用專為脊柱檢診用的光柵投影及波紋照像裝置,將患者背部或腰部兩側不同高度或畸形呈現的不同波紋拍攝下來即為波紋圖像,在拍攝圖像時在體位架上放置標尺,與患者背部攝入同一圖片,以便作為測量計算的比例尺,如在圖片自C7棘突至臀溝劃正中線,由上而下找出左右兩側每個波紋的峰點,在峰點聯線中找出與中線垂直間距最短,波紋格數差最大的兩峰點,設為a與b(凸側為a),a與b兩點的高度差為H,a與b間的距離為(a+b),根據以上標點,可按公式求得肋骨隆凸角或腰部隆凸角(HumpAngle),即是用角度來表示脊柱側凸在軀幹背側形成的隆凸畸形,a,b實際長度為w=a+b/比例尺,a,b間的高度H=a,b間波紋格數差×5(每一波紋間距代表5mm實際高度差),則隆凸角(HA)=tan-1H/w.故波紋圖像對脊柱側凸判斷不僅有定性意義,也具有定量意義.
二、放射學檢查
(一)普通X線片檢查
它和物理檢查一樣是脊柱側凸診斷治療的基本依據,借助X線片瞭解側凸的病因,類型,位置,大小,范圍和可屈性等,根據不同需要,可作其它特殊X線檢查,通過放射學檢查以確立診斷;觀察畸形進展;尋找並發的畸形;制定治療計劃,或作療效評價.
1.直立位檢查
立位與坐位像是X線檢查的基本姿勢,能站立的取立位像,如下肢缺乏站立功能或年齡過小取坐位像,采用標準姿勢,即患者雙足並齊,雙腿伸直,軀幹伸直,防止旋轉,投照後前位片,前臂向前90°平伸(或放在支架上)投照側位片,盡量一張片子能包括脊柱全長.
2.可屈性檢查
側凸已經直立位相證實後,可拍側屈位片,以瞭解脊柱每個彎度的可屈性,使患者仰臥,靠自己肌肉的主動收縮力最大限度地向凸側屈曲矯正畸形,有的患者為神經肌肉性側凸,肌肉無自主收縮能力,有時采用“推壓法"來拍片,以瞭解其可屈性.
3.牽引下攝片
患者取仰臥位,用枕頜帶與骨盆帶向上,下同時牽引下拍片,目前以懸吊牽引下拍片更為標準和常用,即用枕頜帶直立牽引下(使患者雙足剛剛離地為準)拍正,側位片,以瞭解側凸的可屈性.
4.脊柱去旋轉位攝片(Stagnara位相)
結構性脊柱側凸,特別是嚴重側凸(100°以上者)多伴有脊柱旋轉,普通後前位X線片不能真實地反映畸形的確切度數,有時也不能顯示椎體的真正畸形,因此,理想的方法是在熒光屏下透視,旋轉脊柱,直至脊柱側彎達到最大限度時攝片,或旋轉到側彎的頂椎呈真正的正位時攝片,以顯示脊柱彎曲的真正度數,或椎體的真實形態.
5.骨齡的評估
脊柱側凸的治療,患者年齡是重要參考因素之一,瞭解骨年齡以評估骨骼是否繼續生長,女孩生長發育成熟期為16歲左右,男孩比女孩晚1~1(1/2)年,因此拍患者左手及腕的正位X線片,以瞭解其骨年齡,目前常用的是Risser方法,即拍髂骨嵴骨骺片,瞭解其骨骺成熟情況,把髂前上棘到骺後上棘的總長度分為4段,由前向後數,前1/4有骨骺出現時為1度,前1/2有骨骺生長時為2度,3/4者為3度,全長為4度,骨骺完全閉合者為5度,其閉合年齡約在24歲,為全身閉合最晚的一個骨骺,此時骨骼生長發育已經停止,側凸畸形也相對趨於穩定,有時亦可參考清晰的胸,腰椎X線片,觀察椎體軟骨骺,若骺呈斷續狀,表明骨生長尚未完成,若已融合,即脊柱發育生長已完成.
(二)斷層照相
平片斷層能在特定的部位較清晰地提供有關畸形,病變的范圍和性質,如骨不連,或假關節形成,普通平片可能觀察不清,而斷層則可顯示.
(三)脊髓造影
脊柱側凸不僅要瞭解脊柱或椎骨畸形,同時要瞭解椎管內有無並存的畸形,在先天性脊柱側凸幾乎把脊髓造影作為常規檢查,其目的是瞭解與骨性畸形同時存在的神經系統畸形,造影劑目前大多選用Amipaque或Wmnipaque,因其對比性能好,安全,反應輕微,成人劑量為10~20ml,一般采用腰椎穿刺法,如上行檢查,采取足高頭低位,下行檢查采取頭高足低位,但頭低時,在熒光屏顯示下防止造影劑進入腦室.
(四)電子計算機斷層X線掃描(CT)
CT掃描在脊椎,脊髓,神經根病變的診斷上具有明顯的優越性,尤其對普通絲相顯示不清的部位(枕頸,頸胸段等)更為突出,由於它比普通X線密度分辨高20倍,故能清晰地顯示椎骨,椎管內,椎旁組織的細微結構,特別是作脊髓造影CT掃描,對瞭解椎管內的真實情況,瞭解骨與神經成分的關系,為手術治療,可提供寶貴資料.
(五)核磁共振成像(MRI)
MRI是一種新的無損傷性多平面成像檢查,對椎管內病變分辨力強,不僅提供病變部位,范圍,對其性質如水腫,壓迫,血腫,脊髓變性等分辨力優於CT,但尚不能代替CT或脊髓造影,各有其適應證.
三、電生理檢查
電生理檢查,對瞭解脊柱側凸患者有無並存的神經,肌肉系統障礙有著重要意義.
(一)肌電圖檢查
肌電圖是利用橫紋肌收縮發生的生物電活動,通過電極加以檢拾,放大,顯示在陰極射線示波器上,並描繪在記錄紙上,根據肌電位單個或整體的圖形進行分析,以瞭解運動單元的狀態,評定及判斷神經肌肉功能,檢查時患者取平臥位,受檢部位的皮膚消毒,將滅菌的針電極插入被檢肌肉,分別觀察在插針時的插入電位,肌肉完全松弛時的靜止電位及肌肉收縮時出現的運動單元電位,如有纖顫電位,正銳波或正相電位,束顫電位,或雙相電位等均為異常肌電圖.
(二)神經傳導速度測定
可分為運動傳導速度與感覺傳導速度,運動傳導速度測定是利用電流刺激,記錄肌肉電位,計算興奮沿運動神經傳導的速度,即:
運動神經傳導速度(m/s)=兩點間距(mm)/兩點潛伏時差(ms).
感覺神經傳導速度測定,是以一點順向刺激手指或足趾,在近體端記錄激發電位,也可逆向刺激神經幹,在指或趾端記錄激發電位,計算方法同上,傳導速度測定影響因素較多,如為單側病變,以健側對照為宜.
(三)誘發電位檢查
體感誘發電位(SEP)對判斷脊髓神經損傷程度,估計預後或觀察治療效果有一定的實用價值,近年來我們在脊柱外科手術中采用直接將刺激和記錄電極放置在蛛網膜腔或硬膜外記錄脊髓誘發電位(SCEP),對脊髓進行節段性監測,波形穩定清晰,不受麻醉及藥物影響,可為脊柱外科提供較好的監測工具.
四、肺功能測定
脊柱側凸由於椎體旋轉,引起胸廓畸形及呼吸肌疲勞,同時肺的擴張也相應受限,因此脊柱側凸常並有肺功能障礙,側凸愈重,肺功能障礙愈重,根據作者105例脊柱側凸患者術前肺功能檢查測定,全組除2例外,均有不同程度的肺功能障礙,肺活量低於50%者占16%,用力呼氣肺活量低於50%者占30%,正常胸或背部手術由於術後疼痛其肺活量可降低10%~15%,因此,肺活量低於40%的嚴重脊柱畸形患者,術前應先行擴大肺功能練習,待肺功能改善後再進行脊柱矯形手術.
五、脊柱側凸的X線片測量
(一)側凸角度測量
1.Cobb法在正位X線相,先確定側凸的上終椎及下終椎,在主彎上端其上,下終板線向凹側傾斜度最大者為上終椎,主彎下端者為下終椎,在上終椎椎體上緣及下終椎椎體下緣各劃一平線,對此兩橫線各作一垂直線,這兩條垂線的交角即為Cobb角,用量角器可測出其具體度數.
2.Ferguson法在正位X線片,從上終椎的中心點向頂椎中心點引線,再從下終椎中心點向頂椎中心點引線,兩線相交的補角即為Ferguson角.
前兩種方法以Cobb法常用,幾乎為國際所統一,但須註意的是在診斷治療隨診中,同一患者的同一側凸應用同一終椎劃線測量,否則條件不一,難予比較.
(二)脊椎旋轉測量
在結構性脊柱側凸,常伴有脊椎的旋轉,測定旋轉的方法有:
1.以棘突為標記點:即在正位X線片,棘突位於椎體的中央為正常,如將椎體中線至椎體側方邊緣分為三等份,脊椎旋轉則棘突向凹側偏移,偏移1等份為Ⅰ°偏移,偏移2等份為Ⅱ°,3等份為Ⅲ°,超過椎體邊緣為Ⅳ°,如將頂椎棘突偏離椎體中線的多少換算成度數,即棘突偏離中線若為半個椎體的1/3,其旋轉度數為15°,2/3為30°,棘突投影在椎體邊緣為45°.
2.以椎弓根為標記點(Moe法):在正位X線片上,觀察雙側椎弓根的位置,同樣將半側椎體分成三等份,正常椎弓根兩側對稱,位於外1/3,若椎體旋轉,椎弓根位於中1/3為Ⅰ°旋轉,位於內1/3為Ⅱ°旋轉,椎弓根位於中線為Ⅲ°旋轉,椎弓根旋轉超過中線至另一側為Ⅳ°旋轉,根據作者對脊柱側凸患者及正常人的328個椎體作的旋轉定量測定,並與其相應X線相Nash-Moe旋轉度作瞭對照,即Nash-MoeⅠ°旋轉,椎體實際旋轉角度為10.42±2.14度,Ⅱ°為24.03±3.91度,Ⅲ°為32.94±4.51度,Ⅳ°為50度以上.
3.椎體楔形改變的測量:脊柱側凸患者隨著側彎的加重,而產生椎體兩側高度不等,即楔形改變,椎體凹側的高度減少,如將正常正位X線片的椎體高度分為4度,如椎體一側高度減少0~1/6為Ⅰ°,1/6~1/3為Ⅱ°,1/3~1/2為Ⅲ°,超過1/2為Ⅳ°.
所有檢查均應作好記錄,以便在隨診中應用.
脊柱側凸預防
脊柱側凸以預防為主,學齡兒童應保持正確姿勢,加強腰背肌,腹肌,髂肌及肩部肌肉鍛煉,輕者自行矯正,不需治療,對於一些由於先天性因素引起的脊柱側凸,目前則無有效的預防措施,早期發現,早期診斷,早期治療是關鍵.