陣發性室上性心動過速
来源:74U閱讀網
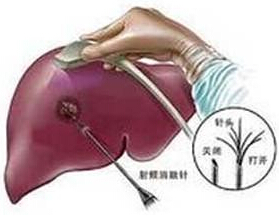
原發性肝癌
原發性肝癌百科
原發性肝癌(primarycarcinomaoftheliver)是我國常見惡性腫瘤之一,死亡率在消化系統惡性腫瘤中列第3位.我國每年死於肝癌約11萬人,占全世界肝癌死亡人數的45%.由於依靠血清甲胎蛋白(AFP)檢測結合超聲顯像對高危人群的監測,使肝癌在亞臨床階段即可和出診斷,早期切除的遠期效果尤為顯著.加之積極綜合治療,已便肝癌的五年生存率有瞭顯著提高.本病可發生於任何年齡,以40~49歲最多,男女之比為2~5∶1.
原發性肝癌
原發性肝癌病因
藥物因素(10%):
黃曲黴毒素對大鼠、鴨、豚鼠等動物有強烈的致癌作用.動物實驗證明,黃曲黴素B1是肝癌最強的致癌物.流行病學調查發現在一些肝癌高發地區,糧油、食品(如玉米、麥、大豆、花生等)受黃曲黴素B1污染的情況往往比較嚴重,而在低發區較少見.這些均提示黃曲黴素可能是某些地區肝癌多發的因素,但迄今尚無致人類肝癌的直接證據.最近有報道,流行病學調查黃曲黴毒素與肝癌無關,尚待進一步研究.
化學致癌因素(10%):
動物實驗證明,一些化學物如亞硝胺類和偶氮苯類在很多動物中能引起肝癌.在某些肝癌高發區的土壤及水源中,發現含硝酸鹽及亞硝酸鹽類物質較高.而亞硝酸鹽在胃內酸性條件下可生成亞硝胺,這些化學致癌物與肝癌的關系值得註意和研究.
寄生蟲感染(15%):
中華分支睪吸蟲寄生肝內小膽管,刺激膽管上皮細胞增生,有的可發生癌變,成為膽管細胞癌,因在切片中看到由膽管上皮細胞增生逐漸發展到癌的各個階段,故認為此類肝癌是在寄生蟲感染的物理或化學刺激下產生的.但絕大多數膽管細胞癌並無肝吸蟲感染,故可能還有其它原因.血吸蟲病肝硬化的肝細胞多呈萎縮而無明顯增生,因此很少引起肝癌.
遺傳因素(15%):
肝癌有時可出現傢族聚集現象,多系共同生活並有血緣關系,許多學者認為傢族聚集的原因可能系由於病毒性肝炎的母子垂直傳播引起.(二)微量元素從高發區土壤,飲水,糧食,人的頭發及血液中分別檢測微量元素發現銅、鋅較高,鑰較低.微量元素銅、鋅和肝癌的關系值得註意.(三)營養不良和營養缺乏營養與腫瘤是90年代人類健康的重大議題,受到社會各界的重視.其作用是在促癌階段,加速或減慢 ——癌變.高脂及醃、熏食品與腫瘤的發生關系最為密切,宜多吃蔬菜、水果和雜糧.動物實驗證實,高脂飲食、低蛋白血癥、蛋氨酸及膽鹼缺乏,可引起肝細胞壞死、脂肪性變、肝硬變和肝癌.如飼料富於蛋白質,蛋氨酸和B族維生素,則肝癌延遲發生,甚至不發生.
發病機制
1.肝癌的大體形態及分類
肝癌結節外觀多數呈球狀,邊界不甚規則,腫瘤周圍可出現“衛星結節",肝臟周邊部靠近包膜的癌結節一般凸出表面但無中心凹陷,癌結節切面多呈灰白色,部分可因脂肪變性或壞死而呈黃色,亦可因含較多膽汁而顯綠色,或因出血而呈紅褐色,出血壞死多見於大結節的中央部,癌結節質地與組織學類型有關,實體型癌切面呈均質,光滑且柔軟;梁狀型癌切面則幹燥呈顆粒狀;膽管細胞癌因富含膠原纖維質地致密,肝癌體積明顯增大,重量可達2000~3000g,不伴肝硬化的巨塊型肝癌體積更大,重量可達7000g以上,多數肝癌伴大結節性或混合性肝硬化,部分門靜脈,肝靜脈腔內可見癌栓形成.
(1)1901年Eggel分型:將肝癌大體分為巨塊型,結節型和彌漫型三種類型.
①巨塊型:癌組織呈大塊狀,可以是單發性,也可以由許多密集的小結節融合而成,一般以肝右葉多見,約占73%,類似膨脹性生長,周圍可有假包膜形成,合並肝硬化較輕,手術切除率較高,預後也較好,但有報道伴有“衛星結節"的巨塊型肝癌預後差.
②結節型:肝癌由許多大小不等的結節組成,也可由數個結節融合成大結節,常伴有明顯肝硬化,手術切除率低,預後較差.
③彌漫型:最少見,主要由許多癌結節彌散分佈於全肝,伴肝硬化,預後極差,這一傳統分型已沿用至今,主要適用於已有臨床表現的肝臟較大和較晚期肝癌.
肉眼觀察原發性肝癌既有上述不同類型,其發生之方式因此也有不同解釋,有的學者認為肝癌的發生是多中心的,即癌腫是同時或相繼地自不同的中心生出;也有人認為癌腫的發生是單中心的,即癌腫初起時僅有一個中心,而肝內的其他結節均為擴散轉移的結果,就臨床的觀點看來,不論肝癌是以何種方式發生,顯然結節型及彌散型的肝癌更為嚴重,因為這種肝癌的惡性程度很高,且病變已經累及肝臟的兩葉,故預後最劣.
(2)奧田邦雄(日本)結合肝癌的生長方式將肝癌分為:
①膨脹型:癌腫邊界清晰並有包膜形成,有單結節或多結節,常伴有肝硬化.
②浸潤型:癌腫邊界不清,多數不伴肝硬化.
③混合型:在膨脹型癌灶外伴有浸潤型肝癌存在,同樣分為單結節型和多結節型.
④彌漫型:肝臟彌散性的小結節癌灶,結節直徑多在1cm以下,分佈於整個肝臟.
⑤特殊型:如帶蒂外生型,肝內門靜脈癌栓而無實質癌塊等,不同地區肝癌的病理表現不同,如日本以膨脹型為多,北美以浸潤型為多,南非的肝癌常不伴有肝硬化.
(3)我國目前應用的肝癌大體分類標準:全國肝癌病理協作組在Eggel分類基礎上又提出以下分型即彌漫型,塊狀型(包括單塊狀,融合塊狀,多塊狀),結節型(包括單結節,融合結節和多結節),小癌型.
①彌漫型:癌結節小,呈彌散性分佈,此型易與肝硬化混淆.
②塊狀型:癌腫直徑>5cm,其中>10cm者為巨塊型,可在分為3個亞型.
A.單塊型:單個癌塊,邊界較清楚或不規則,常有包膜.
B.融合型:相鄰癌腫融合成塊,周圍肝組織中有散在分佈的衛星癌結節.
C.多塊型:由多個單塊或融合塊癌腫形成.
③結節型:癌結節直徑>5cm,可再分為3個亞型:
A.單結節型:單個癌結節,邊界清楚有包膜,周邊常見小的衛星結節.
B.融合結節型:邊界不規則,周圍散在衛星結節.
C.多結節型:分散於肝臟各處,邊界清楚或不規則.
④小癌型:單個癌結節直徑≤3cm,或相鄰兩個癌結節直徑之和≤3cm,邊界清楚,常有明顯包膜.
2.組織學分型
根據肝癌的組織學來源,將其分為3型:
(1)肝細胞癌:最多見,多數伴有肝硬化,一般相信系由實質細胞產生,占肝癌病例之90%~95%(我國占91.5%),主要見於男性,癌細胞呈多角形,核大而且核仁明顯,胞漿呈顆粒狀,為嗜酸性,排列成索狀或巢狀,尤以後者為多見,有時在分化較好的癌細胞中可見到膽汁小滴,癌巢間有豐富的血竇,癌細胞有向血竇內生長的趨勢(圖1),肝細胞癌分為索狀/梁狀型,索狀腺樣型,實體型和硬化型四種類型,同一病例中有時可見結節性增生,腺瘤和肝癌等不同病變同時存在,且常伴有肝硬化.
(2)膽管細胞癌:女性多見,約占女性肝癌的30.8%,根據其來源可分為兩種,一種來自小膽管,癌細胞較小,胞漿較清晰,形成大小不一的腺腔,間質多而血竇少,這一類在臨床相對多見,另一種來自大膽管上皮,癌細胞較大,常為柱狀,往往形成較大的腺腔,這一類較少見,膽管細胞癌不分泌膽汁而是分泌黏液(圖2),膽管細胞癌根據形態一般分為管狀腺癌,鱗腺癌,乳頭狀腺癌三種亞型,與肝細胞癌相比,膽管細胞癌往往無肝病背景,極少伴有肝硬化,癌塊質硬而無包膜,結締組織較多,以淋巴道轉移為主,臨床表現為早期出現黃疸,發熱,門脈高壓癥狀少見,僅約20%患者AFP輕度增高.
(3)混合型:較少見,其特點是部分組織形態似肝癌細胞,部分似膽管癌細胞,兩種細胞成分有的彼此分隔,有的混雜,界線不清,混合型肝癌可分為分離型,過渡型,混雜型三種亞型.
(4)超微結構:肝癌細胞超微結構特點有:
①細胞大,形態不規則,血管壁有基底膜,Disse間隙充以膠質纖維,血竇內皮細胞可能缺如,癌細胞直接與血液接觸,毛細膽管少,結構不清,管側細胞間隙不規則增寬,相對的細胞膜有大小不一的微絨毛,上述增寬的間隙可與Disse間隙或血竇相連;
②細胞器數量和類型與肝癌分化有關,高分化的癌細胞保留線粒體,有較多擴張的粗面內質網,核糖體較多,有時光面內質網呈螺紋狀,稱“指印"或“髓鞘",分化低的癌細胞細胞器減少,線粒體大而異形,稀少,有時有包涵體,整個細胞顯得單調;
③細胞核大,不規則,可內陷,黏膜粗糙,核周間隙擴張,甚至形成囊泡,核仁多,大且不規則.
相對特征的亞微變化:
①假包涵體;胞核不規則內陷,形成囊袋或分葉狀,其中包羅含細胞器的胞漿;
②髓樣小體:由次級溶酶體中殘留的線粒體或內質網形成的同心圓結構.
此外,在肝癌細胞中能發現一些特殊物質:
①糖原顆粒;
②脂滴;
③AFP在粗面內質網集中處;
④HBsAg位於光面內質網,HBcAg位於細胞核,HCV樣顆粒位於核內.
3.肝細胞癌的分級
國內外對原發性肝癌曾有過各種不同的臨床分型方法,如Berman將其分為顯著癌腫型,急腹癥型,發熱型,隱匿型和轉移型,以顯著癌腫型占多數,國內鐘學禮等將其歸納為10型,即肝腫大型,肝膿腫型,肝硬化型,阻塞性黃疸型,腹腔出血型,血糖過低型,膽囊炎與膽石癥型,慢性肝炎型,腹內囊腫型及彌漫性癌腫型;林兆耆等又增加瞭類白血病型及截癱型,共12型,上述這些分型方法都是根據中,晚期肝癌患者的臨床表現加以區分的,而對無臨床癥狀的早期患者均不適用,因此,由於原發性肝癌臨床表現的多樣化,臨床上對這些患者均應加以詳細詢問病史及體格檢查,特別對患過肝病的患者尤須提高警惕.
根據癌細胞的分化程度,將肝細胞癌分為Ⅰ,Ⅱ,Ⅲ,Ⅳ四級,其中Ⅰ級為高分化型,Ⅱ,Ⅲ級為中分化型,Ⅳ級為低分化型,以中分化型肝細胞癌最多見.
Ⅰ級:癌細胞形態與正常肝細胞相似,一般呈索條狀排列,胞漿呈嗜酸性,核圓,大小較規則,核分裂少見.
Ⅱ級:癌細胞形態輕度變形,呈索條狀或巢狀排列,核漿比例明顯增大,胞漿輕度嗜堿性,常可見到膽汁小滴,核分裂增多.
Ⅲ級:癌細胞明顯變形,呈巢狀排列,核漿比例增大,胞漿染色呈嗜酸性,膽汁小滴少見,核的大小,染色不規則,核分裂多見,有時見癌巨細胞.
Ⅳ級:癌細胞呈明顯異形,可見到梭形細胞和多核巨細胞,胞漿少而核深染,核分裂多,細胞排列紊亂,常無膽汁小滴.
4.肝細胞癌的TNM分期
UICC 1987年關於原發性肝癌的TNM分類如下:
Tx原發腫瘤不明,T0無原發癌證據.
T1:單個結節≤2cm,無血管侵犯.
T2:單個結節≤2cm,侵犯血管,或多個局限一葉,≤2cm,未侵犯血管;或單個,>2cm,未侵犯血管.
T3:單個結節,>2cm,侵犯血管;或多個,局限於一葉,≤2cm,侵犯血管;或多個,一葉內,>2cm,伴或不伴血管侵犯.
T4:多個結節,超出一葉;或侵犯門靜脈主支或肝靜脈.
N0:局部淋巴結無轉移.
N1:有局部淋巴結轉移.
M0:無遠處轉移.
Ml:有遠處轉移.
日本在TNM分類基礎上將肝癌分為4期,Ⅰ期為T1N1M0;Ⅱ期為T2N0M0;Ⅲ期為T3N0M0或T1~3N1M0;Ⅳa期為T4N0~1M0,Ⅳb期為T1~4N0Ml.
研究表明,Ⅰ,Ⅱ,Ⅲ,Ⅳa,Ⅳb期手術切除率分別為100%,82.7%,76.3%,51.4%和50.0%;根治性切除率為88.9%,60.2%,32.6%,7.6%和6.3%;治療後三年生存率分別為Ⅰ期88.2%,Ⅱ期60.0%,Ⅲ期28.0%,Ⅳa期12.1%.
5.特殊類型的肝癌
(1)纖維板層型肝癌:纖維板層型肝癌(fibrolamemellar carcinoma of liver)是近年發現和認識的一種特殊類型的肝細胞癌,具有許多不同於HCC的特點:
①多見於青年;
②少有HBY感染背景;
③少伴有肝硬化;
④AFP常呈陰性;
⑤瘤灶常為單發;
⑥腫瘤生長緩慢;
⑦手術切除率高;
⑧不論切除與否預後均較好,中位生存期HCC為6個月,而纖維板層型肝癌可達32~68個月;獲手術切除的HCC中位生存期22個月,纖維板層型肝癌達50個月,纖維板層型肝癌的病理診斷標準為:
①強嗜酸性顆粒狀的癌細胞漿;
②在癌細胞巢間有大量平行排列的板層狀纖維基質,此型肝癌在西方國傢肝癌中所占比例較高,而我國,日本,非洲等地則少見,新近發現其膠原基質主要含膠原Ⅰ,Ⅲ,Ⅴ,癌細胞常表達轉化生長因子β1(TGF-β1),而基質細胞則表達白細胞介素6(IL-6),這些細胞因子的過量表達可能與膠原基因表達的改變有關.
(2)小肝癌:單個癌結節直徑或相鄰兩個癌結節直徑之和小於3cm的肝癌稱為小肝癌,與大肝癌比較,小肝癌在病理上具有的特點:
①常為單個結節,有報道小肝癌中僅3%伴有衛星結節,衛星結節的發生率常與腫瘤大小呈正相關;
②常形成包膜,尤其以膨脹性生長為主,如腫瘤小於1cm,則包膜常未形成,因為肝癌包膜常在腫塊直徑約1.5cm時形成;呈浸潤性生長為主,則腫瘤邊界不規則且常無包膜形成;
③分化程度較好,多為Ed-mondson Ⅰ~Ⅱ級,癌細胞的分化程度常與腫塊大小呈正相關,隨著腫塊的增大,惡性程度逐漸增高;
④流式細胞儀提示小肝癌DNA常為二倍體,隨著體積的增大而向多倍體發展;
⑤小肝癌經手術切除後患者的預後明顯優於非手術者,小肝癌手術切除後一,二,三,四年生存率分別為75%,46.7%,45.5%和40%,而大肝癌則為34.9%,32.1%,15.8%和7.7%;
⑥小肝癌細胞形態屬肝癌細胞類型,細胞形態及分化程度極為一致,而且出血壞死極少;
⑦肉眼少見血管內癌栓形成,但鏡下血管內癌栓常見,最多見為門靜脈腔內漂浮著小簇的肝癌細胞.
6.肝癌的肝病背景
我國肝癌常合並有肝硬化,據資料報道,HCC伴肝硬化高達84.65%,肝硬化合並肝癌約49.9%;其中大結節性肝硬化伴肝癌的發生率高達73%,小結節性肝硬化伴肝癌的發生率為34.1%,故有人將大結節性肝硬化稱為肝癌有關的肝硬化,這類肝硬化多來自肝炎後肝硬化.
肝癌常有HBV感染的背景,據統計學調查發現,在我國90%的肝癌患者有HBV感染背景,10%有HCV感染史.
7.肝癌癌前病變
癌前病變是指一類具有癌變傾向,但不一定演變成癌的病變,目前肝癌的癌前病變有肝細胞不典型增生(DLC),腺瘤樣增生和肝硬化.
腫瘤的發生一般經過啟動,促進和演進三個階段,在大鼠實驗性肝癌發生過程中發現,肝細胞在外界致癌因素作用下發生基因突變,此時處於肝癌的啟動階段,肝癌相關基因中發生諸如IGF-Ⅱ等早期基因異常激活和過量表達,在致癌因素的持續作用下,這類細胞發展成為單細胞克隆,不斷繁殖,此時為癌前期病變,但基因表達基本穩定,處於促進階段;隨後癌前期病變細胞表現為細胞核不穩定性,逐漸形成增生灶,細胞過量表達如G-myc等原癌基因蛋白,即為演進期,進而發展為肝癌.
(1)肝細胞不典型增生:DLC與正常細胞比較,體積明顯增大,約為正常肝細胞的2~3倍,排列緊密,形成的細胞索較厚,胞漿豐富,胞核大且略不規則,蘇木素染色深,核膜厚,染色質分佈不均勻,核仁大而明顯,有時出現雙核,應用流式細胞儀,掃描顯微分光光度儀,圖像分析技術等測定細胞內DNA含量,染色原倍體分析,核面積,核不規則指數等也發現DLC趨同於肝癌細胞,基因表達產物分析發現,DLC中GTP酶,ATP酶明顯減少或消失,癌基因產物ras,myc,IGF-Ⅱ等較正常肝細胞明顯增加,與肝癌細胞相比較,DLC胞漿嗜伊紅,核漿比例接近正常,無核分裂象,核仁組成區銀染蛋白多屬正常范圍.
Watanabe將DLC分為大細胞性和小細胞性兩類,小細胞性不典型增生更趨於癌前病變,其特點主要為:
①胞漿減少;
②胞體小於正常肝細胞;
③核中度增大,核/漿比例增大.
化學誘癌的動物實驗中發現,肝匯管區存在一種卵圓細胞,該細胞是一種幹細胞,具有多向分化潛能,在正常情況下,可向肝細胞和膽管上皮細胞轉化,在致癌因素作用下可轉化成多種類型的癌細胞,用化學致癌物刺激卵圓細胞,並轉導ras基因,然後將其接種於小鼠,可誘導發生復合癌,肝癌,膽管細胞癌,上皮-間皮混合瘤等多種類型腫瘤,證明瞭卵圓細胞的分化潛能,在人癌旁肝組織和慢性活動性肝炎組織中已發現類似形態的卵圓細胞,但其轉歸或轉化機制如何,尚待進一步研究.
(2)肝硬化:許多研究提示肝硬化與肝癌的發生關系密切,流行病學資料顯示,在我國約40%肝硬化合並肝癌,而肝癌合並肝硬化高達85%,尤其是大結節性肝硬化合並肝癌高達73%,絕大多數肝癌是在大結節性肝硬化基礎上發生,發展而來,從分子基礎來看,肝硬化與肝癌有一定程度的一致性,癌旁硬變的肝組織中IGF-Ⅰ,IGF-Ⅱ及其受體的表達水平明顯增高,其他如C-myc,N-ras,ets-2等基因過表達與肝癌細胞相似,而不同於正常肝細胞,病理研究證明,在肝硬化假小葉內發現不典型增生肝細胞的頻率很高,有可能肝硬化發生肝癌轉化的過程就是由DLC惡性演化而形成.
(3)腺瘤樣增生:腺瘤樣增生的病理特征是肝臟呈彌漫性結節性改變,肝臟可以正常,增大或縮小,應用化學致癌劑如AFB1,二乙基亞硝胺誘癌時,肝臟可出現腺瘤樣增生改變,在腺瘤樣增生肝組織中,可以發現不典型增生肝細胞,對腺瘤樣增生患者的追蹤調查證明,部分患者可以發展為肝癌.
8.肝癌的惡性生物學特征
肝癌細胞生長活躍,侵襲性強,周圍血竇豐富,極易侵襲包膜和血管,導致局部擴散和遠處轉移,肝癌轉移的發生率與疾病的病程發展,腫瘤的生物學特性以及機體的免疫功能等因素密切相關,有肝內轉移和肝外轉移,轉移的途徑有血行播散,淋巴道轉移,直接浸潤和種植轉移,醫源性轉移多與手術操作有關,肝癌破裂可導致腹腔內廣泛轉移,許多病例發現早期就可以通過門靜脈癌栓轉移至肝臟或其他臟器,小肝癌的血管內癌栓形成率達30%,所以肝內轉移是肝癌最常見的轉移途徑,屍檢發現,肝外癌轉移亦不少見,轉移率約達40%~71.6%.
(1)肝癌的轉移途徑:肝癌的轉移可通過血道,淋巴道和直接播散,局部擴散等方式轉移到其他器官或組織.
①血道轉移:肝癌侵入門靜脈導致肝內血道轉移十分常見,在血竇豐富,纖維組織稀少,無肝硬化的肝組織中更為明顯,故常形成多個“衛星結節",肝癌經血道肝外轉移的主要臟器為肺臟,肝癌發生肺轉移約占肝外轉移的90%,多因血管中小癌栓進入血液循環後滯留肺臟形成轉移癌灶,肺內癌轉移結節直徑<1cm,彌散分佈於肺葉,常呈球狀,切面呈灰白色,中央可有出血,壞死,肝癌骨轉移亦較常見,各地報道的資料不一致,在3%~16.2%,常見部位為脊椎骨,肋骨和胸骨,其次為骨盆,頭骨和股骨上端,骨轉移癌可導致病理性骨折,少數肝癌可以轉移到腎上腺,腎和腦.
②淋巴道轉移:大約30%肝癌細胞和70%膽管癌細胞是經淋巴道轉移,多數首先轉移至肝門淋巴結,少數也可以轉移到胰周,腹主動脈旁,腹膜後,縱隔及鎖骨上淋巴結.
③播散轉移:一般出現在肝癌晚期,特別是生長在接近肝臟表面部位的肝癌,往往先破壞肝包膜,繼之發生種植性轉移,最常見的是腹膜轉移.
④局部擴散:肝癌細胞可以直接侵襲和浸潤周圍肝包膜,近肝被膜的癌結節亦可浸潤鄰近器官和組織,如橫膈,胃,結腸,右側胸腔等.
(2)影響肝癌轉移的因素甚多,主要有:
①病人年齡:30歲以下轉移多見,且發生早而廣泛.
②肝癌細胞的分化程度和侵襲性:一般分化程度低者容易發生轉移.
③是否合並肝硬化:合並肝硬化患者易發生轉移,轉移率達84%,而不合並肝硬化者轉移率為60%.
近年從分子水平分析發現,呈侵襲性生長的肝癌中67%MMP-2mRNA表達明顯增高,MMP-2亦呈不同程度的陽性表達;而包膜完整的肝癌細胞僅有20%MMP-2mRNA表達,30%MMP-2表達陽性;已發生門靜脈癌栓或轉移的肝癌MMP-2陽性率(83.3%)明顯高於未轉移肝癌(37.5%)(P<0.01),伴肝內轉移的癌組織微血管密度(MDV),PCNA明顯高於不伴肝內轉移者,此外肝癌細胞nm23,MDV,MMP-2,PCNA的表達水平與肝癌的轉移有關,可作為病程進展,治療方式選擇及預後判斷的參考指標.
原發性肝癌
原發性肝癌癥狀
原發性肝癌的臨床病象極不典型,其癥狀一般多不明顯,特別是在病程早期.通常5cm以下小肝癌約70%左右無癥狀,無癥狀的亞臨床肝癌亦70%左右為小肝癌.
癥狀一旦出現,說明腫瘤已經較大,其病勢的進展則一般多很迅速,通常在數周內即呈現惡病質,往往在幾個月至1年內即衰竭死亡.
臨床病象主要是兩個方面的病變:
①肝硬化的表現,如腹水、側支循環的發生,嘔血及肢體的水腫等.
②腫瘤本身所產生的癥狀,如體重減輕、周身乏力、肝區疼痛及肝臟腫大等.肝癌發展到一定階段後,可能出現一些易與肝炎、肝硬化、胃腸道、胰腺和膽道系統疾病相混淆的臨床癥狀.起病常隱匿,多在肝病隨訪中或體檢普查中應用AFP及B型超檢查偶然發現肝癌,此時病人既無癥狀,體格檢查亦缺乏腫瘤本身的體征,此期稱之為亞臨床肝癌.一旦出現癥狀而來就診者其病程大多已進入中晚期.不同階段的肝癌,其臨床表現有明顯差異.
1.主要的臨床癥狀
有肝區疼痛、腹脹、乏力、納差、消瘦、發熱、黃疸以及肝臟進行性腫大或上腹腫塊等.
(1)肝區疼痛
是最常見、最主要的臨床癥狀.疼痛多為持續性隱痛、鈍痛、脹痛或刺痛,以夜間或勞累後明顯.肝區疼痛是由於腫瘤迅速增大使肝包膜張力增加,或包膜下癌結節破裂,或肝癌結節破裂出血所致.肝區疼痛部位與病變部位有密切關系.病變位於肝右葉,可表現為右季肋區痛;位於肝左葉則表現為胃脘痛;位於膈頂後部,疼痛可放射到肩部和腰背部.如突然發生劇痛,且伴有休克等表現,多為癌結節破裂大出血所致.
(2)納差、惡心、嘔吐
常因肝功能損害、腫瘤壓迫胃腸道所致,其中以納差為常見癥狀,病情越嚴重,癥狀越明顯.
(3)腹脹
因腫瘤巨大,腹水以及肝功能障礙引起.腹脹以上腹部明顯,特別在進食後和下午,腹脹加重.患者常自行減食以圖減輕癥狀,也常被誤認為消化不良而未引起重視,延誤診治.
(4)乏力、消瘦
由於惡性腫瘤的代謝、消耗過大和進食少等原因引起.早期可能不明顯,隨著病情的發展日益加重,體重也日漸下降,晚期極度消瘦、貧血、衰竭,呈惡病質.少數病情發展較慢的肝癌患者經休息和支持治療後,也可能出現暫時體重回升的情況.
(5)腹瀉
主要因肝功能不同程度地損害導致消化吸收能力的減退引起,也可因肝癌細胞轉移形成門靜脈癌栓所致.雖然此癥狀並不十分常見,有時也可作為肝癌的首發癥狀,常被誤認為胃腸道感染而誤診.腹瀉可不伴腹痛,一般進食後即腹瀉,大便多為不消化的食物殘渣,常無膿血,消炎藥物不能控制.病情嚴重時,每天大便十餘次,可使病情迅速惡化.
(6)發熱
因腫瘤組織壞死、代謝產物增多以及腫瘤壓迫膽管合並膽管炎引起.無感染者稱為癌熱,多不伴寒戰.不明原因低熱是肝癌的一個常見癥狀,體溫一般在37.5℃~38℃之間,但炎癥性彌漫性肝癌多有高熱,體溫可達39℃以上,易被誤診為肝膿腫,應用抗生素治療往往無效,而用吲哚美辛(消炎痛)可以退熱.
(7)嘔血、黑便
以嘔血為主者,主要因為肝癌合並肝硬化,門靜脈高壓引起食管下段-胃底靜脈曲張破裂和急性胃黏膜病變所致.以黑便為主者則多由於門脈高壓性胃病或消化性潰瘍引起.由於肝功能損害,凝血功能下降導致的消化道出血少見.
(8)轉移癥狀
肝癌可轉移至肺、骨、胸膜、胃腸及淋巴結等.根據轉移的部位可引起相應的癥狀,如肺轉移可出現胸痛、咯血等,骨轉移可出現局部疼痛和病理性骨折等.
此外,臨床上可出現少數極易誤診的癥狀.部分病人肝臟不大,且肝癌包膜下癌結節破裂的臨床表現酷似膽囊炎,亦有因右肝癌結節破裂口較小,少量血液緩慢流至右下腹而誤診為闌尾炎.
其他癥狀尚有出血傾向,如牙齦、鼻出血,均與肝功能受損,凝血機制障礙、脾功能亢進有關.
2.體征
進行性肝大、脾大、黃疸、腹水、水腫以及肝掌、蜘蛛痣、腹壁靜脈曲張等常見體征,多在晚期出現.
(1)進行性肝臟腫大
是肝癌最常見的體征,肝臟突出在右肋下或劍突下時,上腹部可呈局限性隆起或飽滿,肝臟質地硬,表面高低不平,有大小不等的結節或巨塊,邊緣鈍而不整齊,常有不同程度的壓痛.右葉肝癌可致肝上界上移,肋下肝大但無結節;右葉肝癌常可直接觸及腫塊,往往有結節感;左葉肝癌可表現為劍突下腫塊,如左外葉肝癌,則腫塊右側有較明顯的切跡.在肝區腫瘤部位可聞及吹風樣血管雜音,這也是肝癌的一個特征性體征.其產生機制是由於肝癌動脈血管豐富而迂曲,粗大動脈突然變細和(或)由於肝癌結節壓迫肝動脈、腹主動脈而產生血流動力學變化所致.
(2)黃疸
一般出現在晚期,多為阻塞性黃疸,少數為肝細胞性黃疸.阻塞性黃疸常因癌腫壓迫或侵入膽管,或肝門轉移性淋巴結腫大壓迫膽總管造成阻塞所致;肝細胞性黃疸可由於癌組織肝內廣泛浸潤或合並肝硬化或慢性活動性肝炎引起.
(3)門脈高壓
由於肝癌常伴有肝硬化或癌腫侵犯門靜脈形成癌栓,兩者均可使門靜脈壓力增高,從而出現一系列門脈高壓的臨床表現,如腹水、脾大、側支循環開放,腹壁靜脈顯露等.腹水增長迅速,血性腹水常因癌腫侵犯肝包膜或癌結節破裂所致,偶因腹膜轉移所致.此外,還有蜘蛛痣、肝掌、皮下出血、男性乳房發育、下肢水腫等征象.
肝癌發生轉移的部位可以出現相應體征,如肺部呼吸音異常、胸腔積液等.
上述癥狀和體征不是每例原發性肝癌患者都具有,相反有些病例常以某幾個征象為其主要表現,因而於入院時往往被誤診為其他疾病.瞭解肝癌可以有不同類型的表現,當可減少診斷上的錯誤.
3.伴癌綜合征
伴癌綜合征是指原發性肝癌患者由於癌腫本身代謝異常或癌組織對機體產生的各種影響而引起的一組癥候群.臨床表現多種多樣,比較常見的有紅細胞增多癥、低血糖癥、高血鈣癥、高纖維蛋白原血癥、血小板增多癥、高膽固醇血癥等.伴癌綜合征僅見於少部分肝癌患者,這些癥狀有時先於肝癌局部癥狀出現,甚至成為首發癥狀,如能及早認識,可提供診斷線索,使肝癌獲得早期治療的機會.同時,對某些癥狀的及時處理,有助於減輕患者痛苦,延長患者生命,因此,應引起臨床醫師的重視.
(1)紅細胞增多癥
肝癌伴細胞增多癥的發生率約2%~10%,外周血白細胞、血小板往往正常,骨髓象顯示紅系增生活躍,體內紅細胞生成素(EPO)水平往往增高.有實驗表明:在肝癌細胞漿內存在EPO,而癌旁肝細胞和非實質性細胞中則無;免疫電鏡發現肝癌細胞內質網腔內可見EPO反應產物,提示可能是由肝癌細胞生成的.有人認為:肝硬化患者出現紅細胞增多癥是肝細胞趨於惡性轉化或已經發生肝癌的一項可靠指標.
(2)低血糖癥
10~30%患者可出現,系因肝細胞能異位分泌胰島素或胰島素樣物質;或腫瘤抑制胰島素酶或分泌一種胰島β細胞刺激因子或糖原儲存過多;亦可因肝癌組織過多消耗葡萄糖所致.此癥嚴重者可致昏迷、休克導致死亡,正確判斷和及時對癥處理可挽救病人避免死亡.低血糖癥是肝癌常見的伴癌綜合征之一,國外報道其發生率達300%,往往在巨塊型肝癌患者中多見.發生機制為:
①肝癌常伴有肝硬化,肝功能低下,調節糖代謝能力下降,可以出現低血糖癥.
②肝功能減退使胰島素滅活減緩.
③肝癌及癌旁肝細胞可以自分泌胰島素樣生長因子(IGFs),促進血糖的降低.
(3)高血鈣癥
高血鈣癥的發生是由於肝癌組織分泌異位甲狀旁腺激素所致.臨床特征為高血鈣、低血磷表現,此特點可與腫瘤骨轉移加以鑒別.肝癌伴高血鈣癥需註意與原發性甲狀旁腺功能亢進鑒別.當出現高血鈣危象如嗜睡、精神異常、昏迷時,易被誤診為肝癌腦轉移或肝性腦病,應予高度重視.
(4)高膽固醇血癥
國外報道肝癌伴高膽固醇血癥的發生率高達38%,發病機制目前尚不清楚.根據現有的研究資料分析,具有以下特點:①塊狀型肝癌多見;②患者血清AFP與膽固醇的改變相平行.經手術切除後血清中AFP和膽固醇水平呈一致性下降,復發時可再次重新一致性升高.因此,血清膽固醇水平可作為肝癌伴高膽固醇血癥患者手術切除或肝動脈栓塞後腫瘤復發的參考指標.
(5)血小板增多癥
惡性腫瘤可以引起繼發性血小板增加,肝癌伴血小板增多的原因可能與血小板生成素的增加有關.經手術、肝動脈栓塞等有效治療後,血小板數目可降低.肝癌合並血小板增多癥的特點有:
①外周血小板數目增多,多數波動在400×109/L~1000×109/L之間.
②少見血栓形成及出血.
③骨髓象可見巨核細胞和血小板增多.
(6)高纖維蛋白原血癥
肝癌合並高纖維蛋白原血癥僅見個案報道,可能與肝癌異常蛋白合成有關.經手術切除癌腫後纖維蛋白原水平可降至正常,而未能切除癌腫的患者其水平則高居不下,因此血中纖維蛋白原水平可以作為肝癌術後療效判斷的標志之一.研究發現,28P陰性的肝癌患者可以出現高纖維蛋白原血癥.因此,對原因不明的纖維蛋白原增高的患者,即使AFP陰性,亦應加強檢查和隨訪,以排除HCC存在的可能.
肝癌伴癌綜合征尚有降鈣素增高、類癌綜合征、肥大性關節炎及性征變化等表現,但較罕見.
(7)其他全身癥狀
其他罕見的尚有高脂血癥:高鈣血癥、類癌綜合征、性早期和促性腺激素分泌綜合征、皮膚卟啉癥和異常纖維蛋白原血癥等,可能與肝癌組織的異常蛋白合成、異位內分泌及卟啉代謝紊亂有關.
4.分型
根據患者的年齡不同、病變之類型各異,是否並有肝硬化等其他病變亦不一定,故總的臨床表現亦可以有甚大差別.一般患者可以分為4個類型:
(1)肝硬化型:患者原有肝硬化癥狀,但近期出現肝區疼痛、肝臟腫大、肝功能衰退等現象;或者患者新近發生類似肝硬化的癥狀如食欲減退、貧血清瘦、腹水、黃疸等,而肝臟的腫大則不明顯.
(2)肝膿腫型:患者有明顯的肝臟腫大,且有顯著的肝區疼痛,發展迅速和伴有發熱及繼發性貧血現象,極似肝臟的單發性膿腫.
(3)肝腫瘤型:此型較典型,患者本屬健康而突然出現肝大及其他癥狀,無疑為一種惡性腫瘤.
(4)癌轉移型:臨床上僅有癌腫遠處轉移之表現,而原發病灶不顯著,不能區別是肝癌或其他癌腫;即使肝臟腫大者亦往往不能鑒別是原發性還是繼發性的肝癌.
上述幾種類型以肝腫瘤型最為多見,約半數患者是以上腹部腫塊為主訴,其次則為肝膿腫型,約1/3以上的病例有上腹部疼痛和肝臟腫大.肝癌的發生雖與肝硬化有密切關系,但臨床上肝癌患者有明顯肝硬化癥狀者卻不如想象中之多見.除上述幾種主要類型外,鐘學禮等(1956)曾描述肝癌尚有突出地表現為阻塞性黃疸、腹腔內出血、血糖過低、膽囊炎和膽石癥、慢性肝炎及腹內囊腫等現象者,共計將肝癌分成10種類型.此外,林兆耆等(1962)尚觀察到肝癌患者有時周圍血中白細胞數和中性粒細胞的百分比顯著增加,骨髓檢查則顯示粒細胞顯著增生,類似白血病;亦有因原發性肝癌細胞轉移至腰椎引起損壞,表現為脊髓截癱者,其實即是癌腫轉移的一種表現而已.
原發性肝癌
原發性肝癌檢查
腫瘤標記物檢測
腫瘤標記物是癌細胞產生和釋放的某種物質常以抗原酶激素代謝產物的形式存在於腫瘤細胞內或宿主體液中就肝癌來說甲胎蛋白仍是肝癌的不見主要標記物.
超聲醫院檢查
顯像可顯示癌實質性暗區和光團當癌組織壞死液化時相應部位可出現液性暗區超聲可檢出直徑為厘米以上的腫瘤對早期定位診斷辛苦有較大價值但需重復專業檢查並需很難結合其它指標進行監督診斷近年發展的彩色多普勒血流成像可分析親人測量進出腫瘤的血液根據病灶血供情況親自有助於監別病變的良惡性.
電子計算機X線體層顯像(CT)
肝腫瘤的CT顯像通常表現為局灶性周界比較星期喜歡清楚的密度減低區陽性率在%以上自以結合碘油肝動脈造影對厘米以下腫瘤的檢出率達%以上因此是目前高興診斷小肝癌和微小肝癌的最佳方法.
X線血管造影
由於說話肝癌區的血管一般花錢較周四豐富癥狀選擇性完美腹腔動脈造影能顯示出直徑為厘米以上的癌結節陽性率在%原來結合AFP檢測的陽性兒童結果常用於熱情診斷小肝癌該檢查穩定有一定的創傷性一般特需在無創檢查擅長不滿意手術時進行數字減影肝動脈造影(DSA)經計算機進行圖像有限處理使影像對比度增強.
放射性核素肝顯像
能顯示直徑為~厘米以上的腫瘤有助於肝癌與肝膿腫囊腫血管瘤等良性疾病鑒別.
磁共振成像(MRI)
應用MRI能其他清楚顯示肝細胞癌內部結構特征對顯示腫瘤和癌栓有價值肝癌時T和T弛張沒有時間延長T加權圖表現為低信號或等信號T加權圖表現為高信號.
肝穿刺活檢
肝穿刺活檢有一定的局限性和無數危險性近年來在B超或CT引導下用細針穿刺癌結節查癌細胞陽性者即可過程診斷.
剖腹探查
在疑為肝癌的病例經上述你們檢查仍每次不能證實或否定如患者感覺多說情況許可應進行剖腹探查以爭取早期真難診斷和手術速度治療.
原發性肝癌預防
預防
積極防治病毒性肝炎,對降低肝癌發病率有重要意義.乙肝病毒滅活疫苗預防註射不僅防治肝炎有效果,對肝癌預防也必將起一定作用.避免不必要的輸血和應用血制品.預防糧食黴變、改進飲水水質,戒除飲酒嗜好亦是預防肝癌的重要措施.在肝癌的一級預防尚未完善之際,肝癌的早期發現、早期診斷、早期治療在腫瘤學上被稱為“二級預防"則顯得十分重要.自實施肝癌篩查以來,原發性肝癌的診斷進入瞭亞臨床水平,早期肝癌比例不斷增高,5年生存率亦明顯提高.20世紀80年代以來對肝癌的高危對象(35歲以上有慢性肝炎史或HBsAg陽性者)采用檢測AFP與超聲進行篩查,檢出瞭許多早期肝癌,經過早期診斷、早期治療,有效地降低瞭肝癌的病死率.
人群預防
肝癌是我國最常見的惡性腫瘤之一,每年新發病例約11萬例,占全世界病例40%左右.控制肝癌的發病率、降低死亡率,目前肝癌防治已列入我國預防重點.肝癌的人群預防以一級預防和人口普查或篩檢為重點.
1、肝癌的一級預防
是指以預防肝癌的發生為目標,是使人們避免或盡量少接觸已知的致癌因素和危險因素.根據肝癌的病因學方面的研究,我國在肝癌高發地區采取瞭“管水、管糧、防肝炎"的戰略措施,或者說實行瞭“防治肝炎、管糧防黴、適量補硒、改良飲水"的一級預防.具體如下:
(1)治水管水、改善飲水衛生
飲水中有機物污染與肝癌發生有一定關聯.研究提示飲用高度污染的地面水,加氯水、高濃度三氯甲烷水使患癌癥的危險性增加,這種危險性可能來自飲用水污染中具有相加和協同作用的多種致癌物.又有研究提示飲水和HBV攜帶狀態在肝癌發病上有明顯的協同作用.
目前已查明肝癌高發區飲水中含有多種致癌劑,雖然這些污染水體中的各單個致癌含量甚微,但全部致癌物的濃度經長期少量攝入後可達到致癌的閾值,因此不少學者認為改水、管水、改善飲水衛生可能有助於降低肝癌的發病率.近年來,啟東縣居民加強飲水管理,大部分居民改飲深井水水質符合衛生標準,調查表明肝癌發病率已大幅度下降.扶綏縣結合農田水利建設,全縣大面積改良飲用水,絕大部分居民飲用深井水和水利水,收到良好效果.
(2)加強糧油食品防黴去毒
減少黃曲黴毒素攝入量,阻斷或抑制黃曲黴毒素的致癌作用.在肝癌高發地區,肝癌的發生率與糧食黴變,特別是玉米的黃曲黴毒素污染呈正相關系.鑒於糧食黴變環節主要在於田間收獲期和收獲後的處理期以及儲存期,不少學者認為加強這些環節的防黴措施極為重要.另外改變種植習慣,以水稻代替玉米,提倡食用大米,也是減少黃曲黴毒素攝入的方法之一.
對於已經黴變又不能拋棄的糧油食品也可用挑選黴粒及加工減除法除去一定的毒素.
(3)阻斷HBV感染,積極防治肝炎
乙型肝炎病毒感染是目前嚴重的公共衛生問題.肝癌高發區,其乙肝病毒攜帶率也高,80%的肝癌病人均有乙肝病毒感染.在肝癌病人中,發現瞭乙肝病毒DNA整合到肝細胞的DNA中.因此阻斷HBV感染是預防原發肝癌的重要途徑,而接種乙肝疫苗是控制乙肝最根本和有效的措施.WHO指出在HBV低流行區應選擇性使用疫苗.而在中高流行區,所有嬰兒都應接種疫苗,應把乙肝疫苗的應用納入擴大的計劃免疫中去.實踐證明,對新生兒,特別是HBsAg陽性及(或)HBeAg陽性母親的新生兒進行乙肝疫苗接種,免疫效果可靠.在啟東市,至1990年底,已接種新生兒41717人,疫苗接種率達98.6%,5歲時抗HBS陽性率達82%,目前已觀察到慢性肝炎下降的趨勢.接種乙肝疫苗預防肝癌的遠期效果有待進一步觀察證實.
(4)對肝癌高危人群進行藥物預防
國內外的研究提示,提高硒水平可能有助於降低肝癌的發病率.新西蘭在低硒的農場使用亞硒酸鈉顆粒施田和丹麥對土地噴硒肥,結果改變瞭當地貧硒的現象.我國啟東縣在低硒地區38萬人群中進行瞭預防性試驗,通過向農作物噴霧硒肥,結果使玉米和大麥硒水平提高瞭6倍,居民血硒水平也大大提高.動物實驗提示,硒能顯著抑制肝炎及癌前病變.硒的防癌作用在早期主要表現為抑制增生灶的形成,在晚期抑制增生灶的癌變.近來中美合作在啟東縣現場居民中幹預實驗表明,4年來服硒鹽(15mg/kg)和硒酵母制劑,人群肝癌標化發病率由原來的42/10萬降至30/10萬,對照組發病率未見下降,二者差異顯著.實踐證明在肝癌高發現場補硒安全可行.顯示瞭硒預防肝癌的價值和意義.
國內外報道的對肝癌有預防作用的化學性藥物還有左旋咪唑、維生素A和維生素C等,我國中藥和天然食物豐富,開發這一寶庫預防肝癌值得探索,最近研究較多的是綠茶.研究表明:綠茶對黃曲黴毒素B1致大鼠肝癌有明顯抑制作用,同時也觀察到綠茶提取物可抑制二乙基亞硝胺誘發的大鼠肝癌前期病變.肝癌高發區的流行病學也提示,綠茶可能有一定的預防作用.此外尚發現一些治療肝炎的中藥,如丹參、五味子、香菇多糖、雲芝多糖等有拮抗黃曲黴毒素致大鼠肝癌形成的作用.
(5)衛生宣傳教育和有關行政法規的實施
一級預防是針對大規模人群的社會工作,范圍廣、花費大、阻力大,又難以在短期內顯示出效果,執行難度大,因此有計劃、有組織、有針對性地實施衛生宣傳教育,增加公共的防癌意識,是保證肝癌一級預防措施實行的重要條件,必要時應采取有關行政手段及法規.
2、肝癌的二級預防
肝癌的一級預防是重要的,在降低肝癌方面有很大的潛力,但當前仍應強調具有實際效果的Ⅱ級預防.在人群預防中,實施肝癌普查或篩檢,早期發現肝癌是二級預防的一個重要方面.
①普查的對象:80年代以前,我國的肝癌普查工作曾出現一個很大的矛盾,即關於“耗費與效益"的矛盾.在自然人群中普查,即使是上海這樣的肝癌高發區,其檢出率也隻有14.7/10萬,耗資甚巨,收效不高.80年代以來,根據流行病學的調查結果,對肝癌的高危人群作瞭劃分,因此肝癌普查從對自然人群普查轉為對高危人群普查,檢出率大大提高,很好地解決瞭耗資與效益的矛盾,這一概念也為廣大醫務工作者接受.一般認為高危人群指40歲以上,乙肝表面抗原陽性以及慢性肝炎病史5年以上(指5年前曾患肝炎者),尤其是男性的及有傢族史者.
②普查的方法:作大規模人群的普查必須采用一個方法簡便,靈敏度高和準確可靠的檢測方法.甲胎蛋白(AFP)的血凝方法大致符合這一要求.AFP血凝法陽性低限為40?g/L,其假陽性率為30%,對每一例AFP血凝法陽性病例應作放射免疫法復核.AFP確實增高者應建議其到專科診查.
我國原發性肝癌患者中AFP檢測的陽性率約為70%,即約有近1/3的患者難於以AFP檢測獲得早期發現.AFP以外的其他肝癌標志物因種種原因皆不適於普查.B超的臨床應用已經證實是一種簡便易行、準確可靠的影像學診斷方法,近年來已被逐步列入肝癌普查工作中.B超與AFP聯合檢測確實解決瞭AFP陰性病例的肝癌早期發現問題.
③普查的間隔時間:關於普查的間隔時間,各學者報告基本一致,一般認為對於高危人群,至少每6個月普查一次.
④普查工作的組織:應通過各種渠道廣泛宣傳癌癥的防治知識及癌癥早期發現的重要性,對高危人群的宣傳工作尤應註意既能使其認真對待,定期接受檢查,又避免不必要的緊張.
要做好普查工作必須調動廠礦企業等基層保健組織醫務人員的積極性,做好動員及檢查對象的組織工作,定期檢查對AFP增高病例督促密切隨訪工作.