直腸膨出
来源:74U閱讀網
腦疝
腦疝百科
當顱腔內某一分腔有占位性病變時,該分腔的壓力比鄰近分腔的壓力高,腦組織從高壓區向低壓區移位,導致腦組織、血管及神經等重要結構受壓和移位,有時被擠入硬腦膜的間隙或孔道中,從而引起一系列嚴重臨床癥狀和體征,稱為腦疝.
腦疝
腦疝病因
當發生顱內血腫、嚴重腦水腫、腦膿腫及腫瘤等占位性病變時,顱內壓不斷增高達到一定程度時,就會迫使一部分腦組織通過自然孔隙,向壓力較低處移位形成腦疝.顱內任何體積較大的占位病變引起顱腔內壓力分佈不均時都可引起腦疝.病變在幕上者引起小腦幕切跡疝,病變在幕下者引起枕骨大孔疝.引起腦疝的常見病變有:①損傷引起的各種顱內血腫,如急性硬腦膜外血腫、硬腦膜下血腫、腦內血腫等;②各種顱內腫瘤特別是位於一側大腦半球的腫瘤和顱後窩腫瘤;③顱內膿腫;④顱內寄生蟲病及其他各種慢性肉芽腫.在上述病變的基礎上如再附加一些人為的因素,例如作腰椎穿刺釋放過多的腦脊液,使顱腔與椎管之間、幕上分腔與幕下分腔之間的壓力差增大,可促使腦疝的形成.這種由於醫源性因素造成的腦疝,臨床醫師應予避免.
腦疝
腦疝癥狀
(一)小腦幕切跡疝
1.顱內壓增高的癥狀:表現為劇烈頭痛及頻繁嘔吐,其程度較在腦疝前更形加劇,並有煩躁不安.
2.意識改變:表現為嗜睡、淺昏迷以至昏迷,對外界的刺激反應遲鈍或消失.
3.瞳孔改變:兩側瞳孔不等大,初起時病側瞳孔略縮小,光反應稍遲鈍,以後病側瞳孔逐漸散大,略不規則,直接及間接光反應消失,但對側瞳孔仍可正常,這是由於患側動眼神經受到壓迫牽拉之故.此外,患側還可有險下垂、眼球外斜等.如腦疝繼續發展,則可出現雙側瞳孔散大,光反應消失,這是腦幹內動眼神經核受壓致功能失常所弓[起.
4.運動障礙:大多發生於瞳孔散大側的對側,表現為肢體的自主活動減少或消失.腦疝的繼續發展使癥狀波及雙側,引起四肢肌力減退或間歇性地出現頭頸後仰,四肢挺直,軀背過伸,呈角弓反張狀,稱為去大腦強直,是腦幹嚴重受損的特征性表現.
5.生命體征的紊亂:表現為血壓、脈搏、呼吸、體溫的改變.嚴重時血壓忽高忽低,呼吸忽快忽慢,有時面色潮紅、大汗淋漓,有時轉為蒼白、汗閉,體溫可高達41℃以上,也可低至35℃以下而不升,最後呼吸停止,終於血壓下降、心臟停搏而死亡.
(二)枕骨大孔疝:病人常隻有劇烈頭痛,反復嘔吐,生命體征紊亂和頸項強直、疼痛,意識改變出現較晚,沒有瞳孔的改變而呼吸驟停發生較早.
(三)大腦鐮下疝:引起病側大腦半球內側面受壓部的腦組織軟化壞死,出現對側下肢輕癱,排尿障礙等癥狀.
腦疝
腦疝檢查
應做神經內科常規檢查及相應的實驗室檢查.
(1)病人是否應用過散瞳或縮瞳劑,是否有白內障等疾病.
(2)腦疝病人如兩側瞳孔均已散大,不僅檢查瞳孔,尚可檢查兩眼提瞼肌肌張力是否有差異,肌張力降低的一側,往往提示為動眼神經首先受累的一側,常為病變側.
(3)腦疝病人兩側瞳孔散大,如經脫水劑治療和改善腦缺氧後,瞳孔改變為一側縮小,一側仍散大,則散大側常為動眼神經受損側,可提示為病變側.
(4)腦疝病人,如瞳孔不等大,假使瞳孔較大側光反應靈敏,眼外肌無麻痹現象,而瞳孔較小側提瞼肌張力低,這種情況往往提示瞳孔較小側為病側.這是由於病側動眼神經的副交感神經纖維受刺激而引起的改變.
(5)腰椎穿刺腦疝病人一般禁止腰椎穿刺.即使有時腰椎穿刺所測椎管內壓力不高,也並不能代表顱內壓力,由於小腦扁桃體疝可以梗阻顱內及椎管內的腦脊液循環.
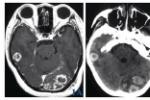
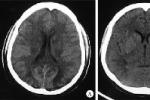
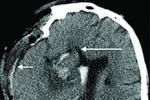
(6)CT小腦幕切跡疝時可見基底池(鞍上池)、環池、四疊體池變形或消失.下疝時可見中線明顯不對稱和移位.
(7)MRI:可觀察腦疝時腦池的變形、消失情況,直接觀察到腦內結構如鉤回、海馬旁回、間腦、腦幹及小腦扁桃體.
腦疝預防
一、預防
預防:腦疝是腦血管病的最危險信號.約有一半以上的病人死於腦疝.因此,在急性期應密切註意病人的呼吸、脈搏、體溫、血壓和瞳孔變化,及早發現腦疝,並積極進行脫水治療,控制顱內高壓,減少病死率.
急救措施:
腦疝是生活中很常見的一種現象,我們經常可以見到如此類的患者,對這種病的護理方法,我們要切實註重研究,因為在生活中誰都不能避免一定不遇到此類問題的困擾.
1、對顱內壓增高病人,要準備好搶救物品,隨時觀察意識、瞳孔、血壓、呼吸、脈搏等的改變,及時發現腦疝,早期治療.一旦發生腦疝,立即通知醫生,建立靜脈通路,同時快速靜脈滴註脫水藥,如20%甘露醇250一500ml,並配以激素應用.有時可合用速尿以加強脫水作用.遵醫囑迅速細致地處理,使腦廟癥狀能獲得緩解,如病變部位和性質已明確,應立即施行手術清除病灶,同時根據醫囑立即備皮、備血,做好藥物過敏試驗,準備術前和術中用藥等.尚未定位者,協助醫生立即進行腦血管造影、頭顱CI'、或MRI檢查,協助診斷.對小腦幕切跡疝,若暫時不能明確診斷或未查明原因且病變不能手術者,可行顳肌下去骨瓣減壓術.對枕骨大孔疝,除靜脈快速滴註脫水藥外,還應立即行額部顱骨鉆孔腦室穿刺,緩慢放出腦脊液,行腦室持續引流,待腦疝癥狀緩解後,可開顱切除病變.
2、除去引起顱內壓增高的附加因素:①迅速清除嘔吐物及呼吸道分泌物,保持呼吸道通暢,保證氧氣供給,防止窒息及吸人性肺炎等加重缺氧;②做好血壓、脈搏、呼吸的監測.血壓過高或過低對患者的病情極為不利,故必須保持正常穩定的血壓,從而保證顱內血液的灌註;③保持良好的搶救環境,解除緊張,使之配合搶救,同時采取適當的安全措施,以保證搶救措施的落實;④高體溫、水電解質紊亂和酸堿平衡失調等因素均可進一步促使顱內壓升高,也應給以重視.
3、對呼吸驟停者,在迅速降顱壓的基礎上按腦復蘇技術進行搶救:①保持呼吸道通暢,給予氣管插管,必要時行氣管切開;呼吸支持,可行口對口人工呼吸或應用簡易呼吸器或人工呼吸器,加壓給氧;②循環支持:如心跳停止立即行胸外心臟按壓,保持心臟泵血功能;③藥物支持:根據醫囑給呼吸興奮劑、升壓藥、腎上腺皮質激素等綜合對癥處理.
4、昏迷病人要保持呼吸道通暢,及時吸痰.排痰困難者,可行氣管切開,防止二氧化碳蓄積而加重顱內壓增高.觀察電解質平衡的情況,嚴格記錄出人液量.患病3d後不能進食者可行鼻飼,並做好胃管的護理,留置胃管後應每日2次口腔護理,定時翻身,認真做好各項基礎護理,保持床鋪平整、幹凈、柔軟,保持局部皮膚幹燥,預防褥瘡發生.對有腦室穿刺引流的病人,嚴格按腦室引流護理.大便秘結者,可選用緩瀉劑疏通,有尿瀦留者,留置導尿管,做好尿、便護理.
二、護理
保健貼士
1、臨床證實,對所有腦出血患者應用皮質類固醇治療,並未顯示任何好處,但仍需應用這類藥物來預防繼發的腦疝和最大可能地保持意識清醒.
2、臨床推薦,初次劑量10mg~12mg地塞米松靜註,隨後每6小時給4mg.滲透性利尿劑甘露醇每4小時靜脈快速滴入100g,預防因顱內壓增高引起的急性腦疝.
宜與忌
1、觀察患者神志意識,生命體征.
2、保持呼吸道通暢,必要時吸氧或進行人工換氣.
3、如為鉤回疝,應立即輸註甘露醇、激素;如為小腦扁桃體疝,應立即人工輔助呼吸.緊急時作側腦室空刺放液,並盡快查明病因,酌情手術切除病變部位或施行減壓術.