五氯酚鈉中毒
来源:74U閱讀網

特發性肺纖維化
特發性肺纖維化百科
特發性肺纖維化是一種原因不明、以彌漫性肺泡炎和肺泡結構紊亂最終導致肺間質纖維化為特征的疾病.按病程有急性、亞急性和慢性之分,所謂Hamman-Rich綜合征屬急性型,臨床更多見的則是亞急性和慢性型.歐洲學者多稱本病為隱源性致纖維性肺泡炎.美國習用IPF.我國一度盛行CFA的名稱,近來卻多用IPF.本病多為散發,估計發病率3~5/10萬,占所有間質性肺病的65%左右.見於各年齡組,而作出診斷常在50~70歲之間,男女比例1.5~2∶1.預後不良,早期病例即使對激素治療有反應,生存期一般也僅有5年.
特發性肺纖維化
特發性肺纖維化病因
病因不明,發病機制亦未完全闡明,但已有足夠證據表明與免疫炎癥損傷有關.不同標本所顯示的免疫炎癥反應特征不盡一致,周圍血所反映出的是免疫異常比較突出,而支氣管肺泡灌洗液顯示炎癥反應為主,而肺局部組織的異常又有所不同.因此在評估各種研究資料需要考慮到這種差異.
綜合近年來的研究,關於IPF發病機制及其過程概括如下:①某種未知抗原激活B細胞,產生Ig並形成免疫復合物,進而刺激和活化肺泡巨噬細胞.這一免疫反應在肺局部,如果肺泡壁B淋巴細胞也產生抗體,則肺泡壁的某些成分可能會被錯誤地識別為異物.因此有人認為IPF可視為自身免疫性疾病.但IPF患者T細胞的變化及其作用不明確,僅B細胞參予不足以證明其為自身免疫性疾病.②活化的肺泡巨噬細胞釋放多種介質,除蛋白水解酶、膠原酶、反應性氧代謝產物和某些細胞因子直接損傷肺細胞、細胞外基質、基底膜等結構外,尚有與纖維化形成密切相關的介質包括纖維連接蛋白(fibronectin,FN)、肺泡巨噬細胞原性生長因子(alveolarmacrophagederivedgrowthfactor,AMDGF)、血小板衍生生長因子(plateletderivedgrowthfactor,PDGF)和胰島素樣生長因子(insulinlikegrowthfactor,IGF)等,它們能吸附成纖維細胞,並刺激其增殖,以及介導膠原基質收縮.③在肺泡巨噬細胞釋放的IL-8、TNF等介導下中性粒細胞向著肺泡趨化、聚集和活化,形成以中性粒細胞比率增高(20%)為特征的肺泡炎,而中性粒細胞炎癥反應又釋放一系列介質,引起或加重肺損傷與纖維化.④成纖維細胞增生和產生膠原是本病的重要環節和結局.正常人成纖維細胞生長存在精確的調控,如前列腺素E2、成纖維細胞移動抑制因子等均屬於負調節因子.另在IPF發現一種編碼PDGF的C-sis基因,與轉移性病毒癌基因V-sis非常相似.因此IPF的發生是否代表瞭成纖維細胞的負調節失效、抑或成纖維細胞的"腫瘤性"增生,是十分饒有興趣的問題.雖然有人發現IPF患者肺間質膠原的合成速度或總量並無增加,但Ⅰ型膠原增加、Ⅰ型膠原對Ⅱ型膠原的比率升高.因為Ⅰ型膠原是一種高張力強度、低順應性、呈平行排列的交叉帶狀纖維,它的增加足以解釋IPF的形態和生理學改變,而不論膠原總量增加與否.
特發性肺纖維化
特發性肺纖維化癥狀
通常為隱襲性起病,主要的癥狀是幹咳和勞力性氣促.隨著肺纖維化的發展,發作性幹咳和氣促逐漸加重.進展的速度有明顯的個體差異,經過數月至數年發展為呼吸衰竭和肺心病.起病後平均存活時間為2.8-3.6年.通常沒有肺外表現,但可有一些伴隨癥狀,如食欲減退、體重減輕、消瘦、無力等.
體檢可發現呼吸淺快,超過80%的病例雙肺底聞及吸氣末期Velcro囉音,20%-50%有柞狀指(趾).晚期出現發紺等呼吸衰竭和肺心病的表現.
特發性肺纖維化
特發性肺纖維化檢查
傳統的實驗室檢查對IPF無特異性,60%~94%的患者血沉增高,10%~20%的患者循環抗核抗體或類風濕因子陽性;50%~67%的患者可查到循環免疫復合物,這些指標與疾病的范圍和活動無關,也不能預測治療反應.
胸部放射學
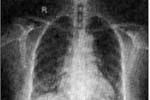
患者的胸片表現異常,最常見的為肺容積減小,雙下肺網狀或網狀結節狀浸潤影,病變往往呈彌漫性,單側病變相當少見,浸潤影分佈在外周或胸膜下的肺組織,隨著病程進展,病變擴展至肺尖,肺容積進行性減小,如果胸片上存在直徑為3~5mm的透光區(蜂窩囊腔)提示纖維化,肺泡結構破壞,該種病變治療反應差,個別患者可見間質浸潤灶,肺泡不透光區(毛玻璃樣變),蜂窩肺,胸腔積液或胸內淋巴結增大極少見,傳統的胸片不能將肺泡炎與肺纖維化區別開來,不能準確地估計預後或激素的治療反應,對胸片異常而無癥狀或有輕微癥狀而胸片正常的患者均應全面檢查,盡早發現以期盡可能逆轉IPF的進程.
高分辨CT掃描
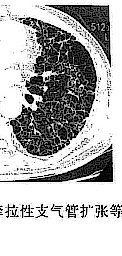
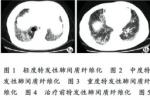
高分辨CT(HRCT)掃描對顯示1~2mm的肺實質比胸片更敏感,且對明確IPF具有特異性,HRCT掃描屬非侵入性檢查,且對病變的范圍和性質提供有用的價值,IPF的肺部病變呈片狀,也可為肺外帶(胸膜下)和雙肺底的不典型病灶,在HRCT上,IPF的病變特點為局部肺泡不透光區(毛玻璃樣變),囊性空腔,支氣管充氣征,胸膜表面粘連,支氣管或肺血管呈不規則或增厚,其中以毛玻璃樣變,網狀或蜂窩狀病變為主要表現,大多數IPF患者的病變呈混合性,這些表現與其組織病理學改變有關,毛玻璃樣變是肺泡被模糊的血管影代替所形成的陰影,這些不透光的肺泡區(毛玻璃樣變)與細胞活檢標本(活動性肺泡炎)相關,網狀病變的特征是交叉線或粗線,反映纖維化;小蜂窩囊腔(<5mm)為肺泡間隔,肺泡管和肺泡的炎癥,HRCT上支氣管充氣征代表被纖維化的肺組織包圍著的擴張的支氣管(直徑1~2ram),大於5mm的囊性病灶與開胸肺活檢時見到的蜂窩肺相一致,對於終末期的IPF,HRCT和病理檢查一樣均可顯示擴張的支氣管,明顯減小的肺容積,擴張的肺動脈等解剖結構的改變,吸煙的IPF患者可顯示肺氣腫(尤其是肺上葉).
不能完全確定治療反應和預後評估,但廣泛毛玻璃樣浸潤和小蜂窩狀改變可預示經激素治療後肺功能參數的改善(FEV1,FEV1%,DLCO),相反,蜂窩囊狀改變表明對激素治療無反應或反應很小,肺部以網狀病變為主的患者僅少數對激素治療有反應,系列的HRCT表明毛玻璃樣改變既可隨著治療好轉,也可進展至網狀改變(對治療無反應的患者),網狀改變往往提示治療失敗或疾病進展,而蜂窩狀改變幾乎總是和病情進展或治療無反應相關,所以,HRCT為IPF提供瞭有用的臨床和預後信息,然而要進一步確定IPF的預後或治療反應,僅靠HRCT還不夠,還需要其他檢查.
肺功能檢查和運動試驗
肺功能檢查:IPF特征性的生理改變包括肺容積減小(例如:VC,TLC),彌散(DLCO)降低和低氧血癥(休息和運動時).
呼氣流速(一秒鐘用力呼氣容積/用力肺活量即FEV1/FVC)往往增大,彌散降低,肺容積增大,表明除肺纖維化外還存在肺氣腫,若肺量計或流速-容積曲線提示在潮氣量減少的基礎上呼氣流速正常或增大,應懷疑IPF,更復雜的檢查包括肺容積,彌散(DLCO)及心肺運動試驗,這些檢查比肺量計更敏感,且有助於監測病情,DLCO是最敏感的基礎肺功能參數,即使在肺容積正常時,DLCO就可降低,DLCO也是直接測定肺血管的參數,若DLCO降低反映肺泡壁毛細血管單位喪失,DLCO可以用肺容積(VA)來校正,產生DLCO/VA之比,但組織病變程度與DLCO的相關性比DLCO/VA好.
肺功能檢查對評價病變范圍和評估療效是很有價值的,肺功能的特殊檢查與組織學發現或治療反應之間的關系已經明確,肺容積減少(低於60%預計值)提示預後和治療反應差,但也有例外,DLCO降低或嚴重受損,死亡率增高,DLCO低於45%預計值的患者,其3年死亡率大於50%,總肺容積改變和組織學,預後,存活率之間無相關性,對某一個患者而言,沒有生理學的指標可以將肺泡炎與纖維化區分開來,也不能預計潛在的治療反應,但治療後連續一系列的生理學指標還是很有價值的,若激素治療3個月後仍無反應,則提示繼續應用激素病情改善的可能性很小.
運動試驗氣體交換異常(如低氧血癥或肺泡-動脈的氧壓差增大):是IPF的標志,85%IPF患者靜息下肺泡-動脈氧壓差[P(A-a)O2]增高,運動時增高更明顯,運動所致的肺泡-動脈氧壓差[P(A-a)O2]變化與生理異常的相關性比肺容積或DLCO好.
運動試驗為病變程度提供瞭一個客觀的,可重復的指標,典型的變化包括運動耐力明顯受限,[P(A-a)O2]增大,呼吸性堿中毒,氧耗量降低,無效腔通氣量(VD/VA)增大,一定的氧耗水平時每分通氣量增加,脈搏增快,運動時所測定的一系列氣體交換指標是監測病情的最敏感指標,運動試驗(尤其是動脈插管)費用昂貴,技術要求高,且該檢查一般有痛苦,老年人或衰弱的病人較難接受,對他們可采用不太標準的運動試驗(6min步行試驗),耳或手指血氧飽和度結果雖不如直接測動脈血氣精確,但病人較易接受,盡管6min步行試驗的檢查應用受限,但它作為疾病進展或緩解的定量指標還是可以接受的,更復雜的檢查如肺順應性或壓力-容積測定有助於評價病變的范圍,但它們屬於侵入性檢查,專業要求高,不適於許多肺功能室應用.
臨床-放射學-生理學評分
臨床-放射學-生理學評分(CPR)系統是將臨床,放射學,生理學變成一個復合分數,七個變量包括運動時氣促的程度,胸部X線表現,肺容積,肺活量,DLCO,靜態P(A-a)O2和動脈氧飽和度,CPR分數對疾病程度的評價已逐漸精確,不同體重時的每一個變量允許決定一個分數來給疾病的程度分級,開胸肺活檢證實CPR分數與病理生理學改變的相關性比其中任何單個指標的相關性都好,CPR分數不代表疾病的活動性,但可為疾病的范圍和程度提供一個客觀的指標,在系列評價疾病的緩解程度時很有用,因為HRCT評分與病理的相關性比胸片高,所以我們采用校正的CPR評分代替一般胸部HRCT,但不容樂觀的是該評分系統尚缺乏有效的前瞻性研究.
支氣管肺泡灌洗
在闡明促使IPF炎癥反應的重要免疫因子的作用方面有極大的幫助,這些免疫因子來源於IPF,的炎癥反應,多核中性粒細胞(PMNs)增高,中性粒細胞產物,激活的肺泡巨噬細胞,肺泡巨噬細胞產物,細胞因子,生長因子和免疫復合物增高,盡管BAL的價值是作為一種研究工具,但它也有一定的臨床價值,67%~90%的IPF患者BAL中PMNs增高或嗜酸細胞增高(或兩者兼有);BAL中嗜酸細胞增高的患者,有些預後差,不足15%的IPF患者BAL中淋巴細胞增高,這類患者較少發生蜂窩肺,對激素治療反應好,但對IPF的分期或監測病情,BAL的臨床價值有限,BAL及系列支氣管活檢不能作為診斷和評價工具.
放射性核醫學顯像
肺代謝顯像肺上皮細胞通透性測定67Ga肺掃描可作為鑒別肺泡炎的一種輔助方法,因為激活的巨噬細胞和其他炎癥細胞有助於攝取67Ga,IPF,結節病和各種炎癥性疾病肺內攝取67Ga增多,與肺活檢標本的病變部位有較強的相關性,然而,即使是十分仔細地定量(對數計算很困難),67Ga掃描也不能預測治療反應和臨床病程,且費用昂貴,檢查繁瑣(掃描要在註射48h後進行),病人和工作人員都要遭受放射線的輻射,盡管人們一開始對67Ga掃描的熱情很高,但它在IPF的分期和病情監測方面仍沒有多大價值.
其他的放射性核素掃描也曾用於評價IPF的活動性,正電子發射掃描(PET)顯示活動性肺間質疾病的病人對乙三胺戊醛酸(DTPA,一種測量肺泡上皮通透性的物質)的清除率增加,18F-脫氧葡萄糖代謝水平增高,鐵蛋白(一種測量肺毛細血管通透性的物質)經肺毛細血管通透率增高,有研究表明,Tc-DTPA清除率增高或18F-脫氧葡萄糖代謝水平持續增高預示臨床病情惡化,99mTc-DTPA氣溶膠吸入掃描測定肺泡上皮的通透性,可作為肺部炎癥的定量指標,但是,PET檢查操作復雜,費用昂貴,尚需進一步研究觀察.
肺活檢
的最佳活檢方法尚有爭議,外科肺活檢(開胸或經胸腔鏡)被認為是診斷的“金標準",對門診病人可經柔韌的纖維支氣管鏡肺活檢(IBLR),其死亡率低,對間質性肺疾病患者行TBLR應在開胸或經胸腔鏡肺活檢之前進行,TBLR可以明確除IPF外的大量特異性診斷(嗜酸細胞肉芽腫,結節病,惡性腫瘤,過敏性肺炎,感染,閉塞性細支氣管炎,嗜酸細胞性肺炎,肺泡蛋白沉積癥等),因為TBLR所取的組織標本較小(2~5mm),不能明確纖維化的程度,當TBLR不能明確診斷時,應經電視胸腔鏡肺活檢以除外非特異性疾病.
外科肺活檢(如開胸或經電視胸腔鏡)能更精確區分炎癥和纖維化的范圍,對肺泡炎癥(肺泡炎)的活動程度和末期肺纖維化(蜂窩肺)有一定的診斷價值,若要取得肺部有代表性的標本,應至少在兩個不同的部位活檢,一般應避免在最嚴重的病變區域取活檢,應在中度受累和未受累的區域取標本才能確定疾病類型和進展程度,在同側肺的上葉或下葉取2~3塊組織標本,應避開肺尖或中葉,因為非特異性瘢痕或炎癥常常累及這些部位.
即使進行瞭外科肺活檢,由於葉與葉(甚至同一葉)纖維化程度的變化,不同的IPF病人也難於評價其預後,半定量評分系統和形態測定分析技術已用於更精確的評價纖維化和炎癥的程度,這種復雜的評分系統可對纖維化程度,細胞構成,炎癥范圍和特殊部位(肺泡壁,肺泡腔,氣道)的纖維化過程進行全面分級,一定的組織學特征(如肺泡壁化生,平滑肌和血管改變)與蜂窩肺和纖維化病變相關,現提倡把新生的結締組織與終末期纖維化(蜂窩肺改變)區別開來,但所存在的難題是即使最有經驗的病理學專傢,不同的人所觀察的結果存在很大的差別,用如此復雜的評分系統是否能提高肺活檢對疾病預後的評估價值,目前尚沒有這方面的研究.
靈活選擇活檢的方法是合理的,決定什麼時候進行肺活檢合適,目前尚無定論,大多數病人應進行外科開胸肺活檢,電視胸腔鏡肺活檢也可考慮,其與開胸肺活檢手術相比死亡率低,胸腔引流時間短,住院天數少,對進行外科手術有較大風險的病人(如年齡大於70歲,極度肥胖,伴有心臟疾病,肺功能嚴重受損),當其他特征符合IPF時,也可考慮采用纖支鏡下經支氣管肺活檢.
特發性肺纖維化預防
1、由於本病的病程緩慢,醫務人員應認真檢查,明確診斷.
2、要鼓勵患者樹立戰勝疾病的信心,積極配合治療.
3、加強體育鍛煉,增強抗病能力,冬季應註意保暖.
4、註意調劑飲食,增加營養;吸煙者必須戒煙.
5、應鼓勵病人參加肺康復鍛煉項目如每天散步,踩固定腳踏車等,雖不能增加肺活量,但可以改變活動耐受性,使呼吸困難癥狀減輕,改善生活質量.