眼眶脂肪瘤
来源:74U閱讀網
腦型血吸蟲病
腦型血吸蟲病百科
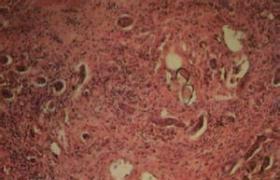
腦血吸蟲病(cerebralschistosomiasis)是血吸蟲卵在腦組織中沉積所引起的蟲卵性肉芽腫和炎性反應,約占血吸蟲患者的2%~4%.一般認為主要來源於肺部病灶.蟲卵沉積的腦組織發生腦軟化,肉芽腫形成,周圍腦水腫.常見於頂葉與枕葉,多在皮質與皮質下區形成膿腫、嗜酸性肉芽腫.病灶可多發、散在或密集.蟲卵死亡後可鈣化,累及時可導致硬膜、蛛網膜肥厚、粘連.腦型血吸蟲病分急性和慢性兩型.患者以農民、漁民為多,男多於女.感染後僅有部分免疫力,重復感染經常發生.本病臨床上可分為急性和慢性兩型,均多見於年輕人.急性型多在感染後6個月左右發病,表現為腦膜腦炎癥狀:發熱、意識障礙、癱瘓、抽搐及腱反射亢進、腦膜刺激癥、錐體束征等.慢性型多見於慢性早期血吸蟲病患者,主要癥狀為癲癇發作,以局限性癲癇多見,也有病人以顱內壓增高伴定位體征為主要表現.

腦型血吸蟲病
腦型血吸蟲病病因
發病原因:
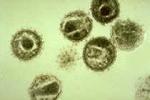
血吸蟲的生活史包括成蟲,蟲卵,毛蚴,胞蚴,尾蚴,童蟲六個階段,蟲卵隨糞便入水後,在適宜的溫度下孵出毛蚴侵入中間宿主淡水螺(日本血吸蟲為釘螺),在螺內經胞蚴發育為尾蚴釋放入水,當血吸蟲的終宿主人或其他哺乳動物接觸疫水後,尾蚴可從皮膚或黏膜侵入宿主體內成為童蟲,童蟲隨血流經肺,心等臟器進入門脈系統發育為成蟲,開始合抱而交配產卵,其中日本血吸蟲每天可產卵1000~3000枚,是曼氏血吸蟲和埃及血吸蟲的10倍.
發病機制:
蟲卵肉芽腫是血吸蟲病的基本病理變化,現認為曼氏血吸蟲蟲卵肉芽腫的形成是一種細胞介導的免疫反應(遲發型變態反應),由成熟蟲卵中的毛蚴所釋放的可溶性蟲卵抗原(SEA)致敏T細胞,T細胞及其釋放的多種細胞因子在蟲卵肉芽腫形成過程中起重要作用,T細胞亞型Th1細胞釋放的IL-2和IFN-γ,Th2細胞釋放的IL-4,IL-5和IL-10,巨噬細胞釋放的TNF-2和IL-1以及其他細胞因子,日本血吸蟲蟲卵肉芽腫在某些方面與曼氏血吸蟲相似,但有許多獨特之處:日本血吸蟲蟲卵量為曼氏血吸蟲的10倍,蟲卵多成簇地聚集在宿主組織內,而曼氏血吸蟲蟲卵則多單個沉著;急性期肉芽腫易液化呈膿腫樣損害,浸潤細胞多以多形核白細胞為主;在肉芽腫中可見較多的漿細胞,由於大量蟲卵在組織內成堆沉積,故所形成的肉芽腫較大,其周圍細胞浸潤亦多,急性血吸蟲病患者血液中循環免疫復合物與嗜異抗體的檢出率甚高,故急性血吸蟲病是體液與細胞免疫反應的混合表現,而慢性與晚期血吸蟲病的免疫反應則屬於遲發性變態反應.
腦部血吸蟲蟲卵肉芽腫病變多見於頂葉與顳葉,主要分佈在大腦灰白質交界處,周圍組織可伴有膠質增生和輕度腦水腫,迄今為止,屍檢與手術在腦靜脈中未發現成蟲,曼氏血吸蟲中樞神經系統損害很少見,以壓迫脊髓多見,而日本血吸蟲則以腦型多見.
腦型血吸蟲病
腦型血吸蟲病癥狀
1.腦血吸蟲病
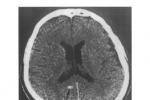
本病臨床上可分為急性和慢性兩型,均多見於年輕人,急性型多在感染後6個月左右發病,表現為腦膜腦炎癥狀:發熱,意識障礙,癱瘓,抽搐及腱反射亢進,腦膜刺激癥,錐體束征等,腦脊液檢查正常或蛋白與白細胞輕度增高,隨著病人體溫下降,癥狀可以有所緩解;慢性型多見於慢性早期血吸蟲病患者,主要癥狀為癲癇發作,以局限性癲癇多見,也有病人以顱內壓增高伴定位體征為主要表現,當蟲卵引起腦部動脈栓塞等病變時尚可出現突然的偏癱和失語,此型患者多無發熱,頭顱CT掃描顯示病灶常位於頂葉,亦可見於枕葉,為單側多發性高密度結節影,其周圍有腦水腫,甚至壓迫側腦室,使之變形,腦血吸蟲病患者的內臟病變一般不明顯,糞便檢查可找到蟲卵,血清免疫學檢查有陽性發現,如能及早診斷和治療預後較好,大多康復,無需手術.
2.脊髓血吸蟲病
主要見於曼氏血吸蟲病,引起橫截性脊髓炎,腦脊液檢查可見淋巴細胞與蛋白增多,成蟲或蟲卵抗體的免疫學試驗可呈陽性反應,脊髓型患者如能及早診斷與治療可逐漸恢復,但長期受壓迫引起缺血性脊髓損害,則不易恢復.
腦型血吸蟲病
腦型血吸蟲病檢查
1.糞便檢查
糞便中可找到蟲卵或孵化出毛蚴.
2.血常規檢查
患者的白細胞總數多在(10~30)×109/L之間,可見類白血病反應,嗜酸性細胞明顯增多,一般占20%~40%,嗜酸性細胞增多為本病的特點之一.
3.腦脊液檢查
有時在腦脊液中可以找到蟲卵,白細胞數在每升幾億至幾十億之間,以淋巴細胞為主.
4.免疫學檢查
皮內試驗,環卵沉淀試驗(COPT),間接血凝試驗(IHA),酶聯免疫吸附試驗(ELISA)等檢查都可以應用,其中COPT是國內最常用的方法,有較高的敏感性和特異性,而ELISA為免疫學中最敏感和特異的方法,陽性率為95%.
CT平掃在急性型主要為腦水腫,於腦實質內可見大小不一,程度不等的低密度灶,無強化表現,慢性型表現為局限性肉芽腫,呈等或略高密度,有占位表現,邊界不清,周邊水腫,增強掃描可見病灶有強化現象.
腦型血吸蟲病預防
1.控制傳染源:對流行區的病人進行普查,徹底治療病人及病畜.
3.切斷傳播途徑:應加強糞便管理,保護水源,在我國消滅日本血吸蟲的中間宿主釘螺是控制血吸蟲病的重要措施.
3.保護易感人群:加強衛生宣教,避免接觸疫水.