抽動癥
来源:74U閱讀網
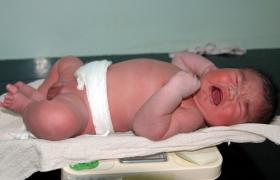
巨大胎兒
巨大胎兒百科
特大嬰兒(exceptionallylargebaby)的定義國內外尚無統一的標準,1991年美國婦產科協會提出新生兒出生體重達到或>4500g者為巨大胎兒,我國以≥4000g為巨大胎兒.巨大胎兒是多種因素綜合作用的結果,常見的有孕婦患糖尿病,父母肥胖、經產婦、過期妊娠,羊水過多,種族和環境因素等.

巨大胎兒
巨大胎兒病因
發病原因
巨大胎兒是多種因素綜合作用的結果,很難用單一的因素解釋,臨床資料表明僅有40%的巨大胎兒存在各種高危因素,其他60%的巨大胎兒無明顯的高危因素存在,根據Williams產科學的描述,巨大胎兒常見的因素有糖尿病,父母肥胖,經產婦,過期妊娠,孕婦年齡,胎兒的性別,上胎巨大胎兒,種族和環境等.
孕婦糖尿病(25%):
不管是妊娠合並糖尿病,還是妊娠期糖尿病,巨大胎兒的發病率均明顯升高,在胎盤功能正常的情況下,孕婦糖尿病胎兒的血糖濃度均升高,導致胎兒胰島素分泌反應性升高,胎兒高糖血癥和高胰島素血癥使胎兒合成代謝增加,導致巨大胎兒的發病率上升,最高的可達20%以上,而正常孕婦中巨大胎兒的發生率僅為9%,但是,並不是所有糖尿病孕婦的巨大胎兒的發病率升高,當糖尿病合並妊娠的White分級在B級以上時,由於胎盤血管的硬化,胎盤功能降低,巨大胎兒的發病率並不升高,反而使胎兒生長受限的發病率升高.
並且,妊娠合並糖尿病中發生的巨大胎兒的形態不同於其他的巨大胎兒,Modanlou和McFarland等通過測量胎兒的各徑線後發現:特別是糖尿病孕婦的胎兒的脂肪大量堆積於肩部和軀幹,這些胎兒易發生肩難產,Bernstein等測量肩胛下和肱三頭肌的皮下脂肪的厚度,結果發現糖尿病孕婦由於新生兒肥胖引起頭盆不稱導致剖宮產的比例增高.
肥胖(20%):
孕婦體重過重,肥胖對孕婦和新生兒都有不良影響,首先,肥胖者糖尿病,慢性高血壓等疾病的發病率升高,Calandra等報道當孕婦妊娠期體重大於第95百分位數,發生明顯高血壓的危險性是正常孕婦的10倍,約17%為妊娠期糖尿病,其次,肥胖是獨立於糖尿病的另一重要因素,肥胖孕婦的巨大胎兒發生率明顯升高,並且,在肥胖的糖尿病孕婦中,巨大胎兒的發病率進一步升高,Johnson等對588例體重>113.4kg(250磅)及588例體重<90.7kg(200磅)婦女的妊娠並發癥比較,發現肥胖者的妊娠期糖尿病,巨大胎兒以及肩難產的發病率分別為10%,24%和5%,明顯高於後者的0.7%,7%和0.6%,當孕婦體重>136kg(300磅)時,巨大胎兒的發生率高達40%,可見孕婦肥胖與妊娠期糖尿病,巨大胎兒和肩難產等均有密切的相關性.
過期妊娠(18%):
與巨大胎兒有明顯的相關性,過期妊娠的巨大胎兒的發生率明顯大於足月妊娠,根據1987年Eden統計,過期妊娠的新生兒出生體重比足月兒的體重增加120~180g,巨大胎兒的發生率是足月兒的7倍,肩難產的發生率比足月兒增加2倍;而且,隨著孕周的增加,巨大胎兒的發病率不斷增加,Arias等報道妊娠38~40周的巨大胎兒的發生率為10.4%,妊娠41~42周的發生率為20%,妊娠43~44周為42.3%,因此,隻要胎盤的功能良好,胎兒不斷生長,以至孕期越長,胎兒體重越大.
羊水過多(10%):
巨大胎兒往往與羊水過多同時存在,二者的因果關系尚不清楚,Chamberlain等用B超檢測羊水池的深度,其垂直深度>8cm為羊水過多,在7096例羊水量正常的病例中,巨大胎兒的發生率為8.7%,在43例羊水過多中巨大胎兒的發生率為33.3%,Benson等的研究發現巨大胎兒中合並羊水過多的有17%,而正常體重胎兒合並羊水過多僅為8%.
(二)發病機制
1.遺傳因素
有一系列過程參與胎兒的生長和發育,包括:器官分化,體重增加和機體功能完善,胎兒生長(包括細胞生長,分化和蛋白合成)的細胞水平過程至今尚未完全闡明,通常情況下,單胎妊娠在36周以後,雙胎妊娠在30周以後胎兒生長速度減慢,在早孕期和中孕期,不同胎兒的體重大致相似,至晚孕期,遺傳因素和環境因素(包括母親營養和胎盤因素)共同對胎兒的生長和發育起調節作用,對單卵雙胎的研究顯示,遺傳因素對胎兒體重的影響較大,單卵雙胎的兩個胎兒體重有顯著的相關性,種族和胎兒性別等通過遺傳影響胎兒體重,其中足月產男嬰較女嬰重150~200g,母親較父親能更多通過遺傳影響胎兒體重.
2.激素,生長因子
(1)胰島素:是調節胎兒生長發育的重要激素,由於孕婦胰島素不能通過胎盤,胎兒胰島素均來自胎兒體內,對胎猴和胎鼠註射胰島素可使其體重增加10%~25%,對胎羊和胎鼠輸註葡萄糖可使其體重增加10%~20%,但對胎豬和胎羊應用胰島素未證明可增加其體重,在人類,有報道顯示胎兒胰島發育不良可導致胎兒生長受限(FGR),胎兒生長遲緩始於妊娠30~32周,對胎羊切除胰腺可導致胎羊體重生長減少40%~50%,應用胰島素替代治療可使胎羊生長正常,受孕婦胰島素調節,孕婦的血糖水平處於較窄的變化范圍,故通過胎盤達到胎兒體內的血糖水平相對穩定,盡管在孕8~10周的胎兒體內即可檢出胰島素,但直到妊娠20周時胎兒體內的胰島素才對血糖變化起調節作用,胎兒體內胰島素對血糖的調節作用受胎兒血糖水平影響,慢性胎兒高血糖可增加胎兒分泌胰島素量和胎兒胰腺β細胞的敏感性,對胎兒胰島素受體的研究顯示,至妊娠19~25周,胎兒組織胰島素受體水平達到最高,之後,胎兒組織對胰島素的親和力也進一步提高.
(2)胰島素樣生長因子(IGF):存在於胎盤和胎兒體內,研究較多的IGF包括IGF-1和IGF-2,IGF-1能促使營養物質通過胎盤達到胎兒,並促進胎兒生長發育,母親在饑餓時胎兒IGF-1水平下降,給胎兒輸註葡萄糖或胰島素可使IGF-1恢復正常,給晚孕期胎羊輸註IGF-1可增加胎羊頭臀徑,並促進其器官的生長和發育,IGF-2可影響胎盤生長,IGF-2通過影響胎盤影響胎兒的生長和發育,IGF-2基因缺失的裸鼠同時存在胎盤生長遲緩和胎鼠生長受限.
胰島素樣生長因子結合蛋白(IGFBP)與其他生長抑制因子通過對抗IGF,調節胎兒的生長和發育,至今至少發現瞭6種IGFBP,這些IGFBP與IGF-1,IGF-2和胰島素結合調節胎兒的生長和發育,其中IGFBP-3結合80%的IGF,其餘的IGFBP結合約19%的IGF,僅有少於1%的IGF處於遊離狀態,已經從人類多處組織中檢出與IGF有高度親和力的細胞表面受體,其中IGF受體的結構與胰島素受體相似,其可與IGF-1,IGF-2和胰島素結合,IGF-2受體與IGF-2有高度親和力.
(3)瘦素:在調節孕婦和胎兒體重過程中有一定的作用,Shaarawy(1999)等發現孕婦血清瘦素水平與孕婦肥胖和大於胎齡兒發生相關,高雲等(2000)證明臍血瘦素水平與胎兒體重呈正相關.
(4)其他激素:生長激素對出生後嬰兒的生長和發育起重要作用,但其在胎兒出生前對胎兒生長發育的影響較小,例如,無腦胎兒的生長激素水平較正常減少80%,但患病胎兒的體重無明顯減少,在動物研究中,切除垂體或對動物斷頭並未影響胎兒生長率.
甲狀腺素對胎兒生長調節的作用較小,對甲狀腺毒素癥胎兒進行觀察,盡管其甲狀腺素產生增加,但並未發現胎兒生長率增加,甚至發現存在可疑胎兒生長受限,腎上腺皮質激素對胎兒成熟(特別是肺和腸成熟)過程起重要作用.
3.環境因素
孕婦營養不良可影響胎兒生長發育,孕婦慢性病影響胎盤灌註可導致胎兒生長受限,某些代謝異常或毒素(如孕婦苯丙酮尿癥,Graves病,酗酒等)也可影響胎兒生長,胎兒從胎盤獲取適當營養可使胎兒遺傳學生長潛能得以充分發揮.
巨大胎兒
巨大胎兒癥狀
巨大胎兒的癥狀:
腹痛孕婦非妊娠原因的腹痛隱性產後出血
我國以≥4000g為巨大胎兒.迄今為止,尚無在宮內準確估計胎兒體重的方法,大多數巨大兒在出生後診斷,常用的預測胎兒體重的方法為臨床測量和超聲測量,胎兒體重的臨床預測:
1.孕婦估計
根據本次和上次妊娠子宮大小,有分娩經歷的孕婦常常能較準確地估計出本次妊娠的胎兒體重,Chauhan等(1994)研究孕婦估計,臨床估計和超聲估計胎兒體重的結果,發現三者估計胎兒體重的準確率(誤差10%以內)分別為70%,66%和42%.
2.臨床估計
比較臨床估計和超聲估計胎兒體重的準確性,顯示兩者估計胎兒體重的準確率分別為67%和66%,臨床估計和超聲估計胎兒體重的平均誤差分別為296g和194g,臨床估計和超聲估計胎兒體重的平均誤差率分別為10.1%和9.3%,比較臨床估計和超聲估計胎兒體重達到或超過4000g的準確性,兩者估計胎兒體重的準確率分別為58%和51%,臨床估計和超聲估計胎兒體重的平均誤差分別為245g和500g,臨床估計和超聲估計胎兒體重的平均誤差率分別為9.4%和11.7%.

巨大胎兒
巨大胎兒檢查
巨大胎兒檢查項目:
糖化血紅蛋白血糖
1.血糖增高,巨大胎兒多見於糖尿病患者.
2.糖化血紅蛋白增高.
B超檢查,可證實巨大胎兒.
巨大胎兒預防
1.糖尿病篩查
由於巨大兒與妊娠糖尿病有密切關系,有必要對所有孕婦在妊娠24~28周時進行糖尿病篩查,對診斷的妊娠糖尿病及糖耐量異常孕婦及時,正確處理.
2.孕婦營養指導
日本很重視孕產婦的圍生期保健,通過對孕婦進行營養咨詢和指導,開展孕期保健操和適當體力活動,其巨大胎兒的發生率呈下降趨勢(表2).
沈艷輝等(2000)的研究顯示,若分娩前將高體重,理想體重和低體重組的孕期增重分別控制在3~9kg,9~15kg,12~18kg時,巨大胎兒發生率可明顯降低.