小兒麻痹癥
来源:74U閱讀網
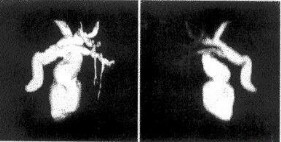
膽囊良性腫瘤
膽囊良性腫瘤百科
膽囊良性腫瘤原屬少見病.近年來由於影像診斷技術的發展和應用,尤其是B超技術在膽道外科的普遍應用,膽囊良性腫瘤的檢出明顯增多.據國內不完全統計,膽囊良性腫瘤占同期膽囊切除病例的4.5%~8.6%.膽囊壁良性腫瘤的命名比較混亂.在既往的文獻中,將膽囊良性腫瘤籠統地稱為乳頭狀瘤(papilloma)或息肉(polyp).日本學者則稱為膽囊隆起樣病變.近年來,在國內常習慣稱為膽囊息肉樣病變(polypoidlesionofgallbladder,PLG).上述命名均不甚完...
膽囊良性腫瘤
膽囊良性腫瘤病因
(一)發病原因
概括地說,膽囊良性腫瘤病因尚不清楚,膽囊息肉在病理上屬乳頭狀腺瘤,又可分為膽固醇息肉和炎性息肉兩種類型,前者系由於膽囊壓力過高或膽固醇代謝異常,導致膽固醇顆粒沉淀於黏膜上皮細胞的基底層,組織細胞過度膨脹造成;亦有學者認為是由於黏膜上的巨噬細胞吞食膽固醇結晶後聚積而成;後者則由於炎癥刺激造成組織間質的腺性上皮增生,並由大量的淋巴細胞和單核細胞為主的炎性細胞浸潤形成.
膽囊腺肌瘤屬於膽囊增生性病變之一,是由於膽囊黏膜增生肥厚,羅-阿竇數目增多並擴大成囊狀,穿至肌層深部,竇與膽囊腔之間有管道相通,形成假性憩室.
(二)發病機制
不同病變的病理學特點簡要歸納如下.
1.膽囊良性腫瘤
(1)腺瘤:腺瘤是來自於膽囊黏膜上皮的良性腫瘤,約占膽囊良性病變的23%(表3),約占同期膽囊切除病例的1%,女性比較多見,小兒偶見報道,部分病例同時伴有膽囊結石,膽囊腺瘤大多數為單發,少數多發;可發生在膽囊的任何部位;褐色至紅色;平均直徑(5.5±3.1)mm(1~25 mm),大多數腺瘤小於10mm.
膽囊腺瘤又被進一步分為乳頭狀腺瘤和非乳頭狀腺瘤,兩者發病率相近.
①乳頭狀腺瘤:又可再分為有蒂和無蒂兩種,前者多見,鏡下顯示呈分支狀或樹枝結構,帶有較細的血管結締組織蒂與膽囊壁相連,有單層立方上皮或柱狀上皮覆蓋,與周圍正常的膽囊黏膜上皮移行較好.
②非乳頭狀腺瘤:又稱為腺管腺瘤,大部分有蒂,鏡下可見多數增生的腺體被中等量的結締組織間質包繞,偶爾腺體顯示囊樣擴張,覆蓋的單層柱狀上皮與膽囊黏膜上皮相連續,該型腺瘤以腺體的管狀增殖為主體,故稱為腺管腺瘤,有時可見杯狀細胞或基底顆粒細胞的腸上皮化生改變.
少數腺瘤可介於乳頭狀腺瘤和非乳頭狀腺瘤之間,也可合並膽囊結石,腺瘤內癌或腺瘤癌變也時有報道.
關於腺瘤的癌變傾向,仍然存在爭論,部分學者持否定意見,認為缺乏腺瘤癌變的直接證據,Vadheim(1944)首先報道瞭膽囊腺瘤癌變4例,近30年來不斷有腺瘤惡變的報道:A.統計1989年國內報道,腺瘤的癌變率約為11.3%,1989年Ishikawa報道無蒂腺瘤癌變(33%)明顯高於有蒂腺瘤(13%),1982年,Kozulka報道瞭7例腺瘤惡變,有6例為乳頭型腺瘤,其中半數含有管狀腺瘤成分;B.腺瘤的大小與惡變的關系:Kozuka報道良性腺瘤的大小平均直徑為(5.5±3.1)mm,而惡變的腺瘤平均直徑為(17.6±4.4)mm,因此將判斷腺瘤的良惡界限定為直徑12mm,超過12mm者惡變的可能性很大,白井良夫(1986)認為,最大直徑超過15mm的膽囊隆起性病變有相當高的惡性的可能性,我國學者則認為,超過10mm者應警惕有惡變,並將該項指標定為重要的手術指征之一,1988年,Koga報道94%的良性病變直徑小於10mm,88%的惡性病變大於10mm,因此,當腫瘤超過10mm時應該考慮為惡性,事實上仍有少部分腺瘤在直徑小於10mm時,就已經發生瞭癌變,所以小於10mm的腺瘤也不要放松警惕;C.1982年,小塚貞雄觀察,隨著腺瘤體積的增大,間質變少,腺管互相接近,上皮細胞核逐漸增大,部分出現假復層上皮細胞,癌的先行性病灶改變逐漸明顯,在大的腺瘤中,常常出現上皮細胞排列紊亂,部分細胞核更大,上皮細胞的假復層排列更為明顯,提示瞭腺瘤在組織學上有惡變的移行跡象;D.Kozuka觀察瞭79例膽囊浸潤癌中15例(19%)有腺瘤組織殘餘,提示部分膽囊癌變來源於早已存在的腺瘤組織.
上述提示:
①腺瘤有較高的癌變率;
②隨著腺瘤的增大惡變率增高;
③腺瘤組織內在組織學上有惡變移行跡象;
④相當比例的膽囊浸潤癌中有腺瘤組織殘餘,以上4點足以說明膽囊腺瘤是膽囊癌的癌前病變.
有人還註意到膽囊腺瘤癌變病例的年齡偏高,女性偏多,部分膽囊癌或腺瘤癌變的同時伴有膽囊結石,因此認為腺瘤癌變與膽石的存在及其對膽囊黏膜的慢性機械刺激有密切關系,不伴有膽結石的腺瘤很少惡變.
(2)來源於支持組織的膽囊良性腫瘤:此類良性腫瘤更為罕見,包括血管瘤,脂肪瘤,平滑肌瘤和顆粒細胞瘤等,血管瘤,脂肪瘤及平滑肌瘤的鏡下結構與發生在其他部位的同類腫瘤是完全相同的.
膽囊顆粒細胞瘤(granular cell tumor,GCT)非常罕見,世界上僅有20餘例報道,既往該病被稱為顆粒細胞成肌細胞瘤,該病多見於膽囊管,占肝外膽道系統GCT的37%,肉眼所見顯示,膽囊管的局限性息肉樣,褐黃色,較硬的小病變,造成膽囊管的狹窄和梗阻,導致膽囊的黏液囊腫,組織學顯示神經源性,細胞內的嗜酸性顆粒,呈PAS強陽性反應,臨床上,膽囊造影顯示膽囊不顯影或無功能,到目前為止,尚未見到膽囊顆粒細胞瘤惡變傾向的報道.
2.膽囊的假瘤 膽囊的假瘤又常被稱為非腫瘤性病變,主要包括息肉,增生性病變和組織異位癥等,其中,膽囊息肉最為多見,由於超聲顯像技術的廣泛應用,膽囊息肉的檢出率明顯增高.
(1)膽囊息肉:統計國內1989年的報道,膽囊息肉占膽囊良性腫瘤的67%,膽囊息肉分為膽固醇息肉和炎性息肉兩種,其中膽固醇息肉占大多數(67%).
①膽固醇息肉:是膽固醇代謝紊亂的局部表現,發病在性別中無明顯差異,可發生在膽囊的任何部位,少數病例同時伴有膽囊結石,大部分為多發,小部分為單發,外觀呈黃色分葉狀或呈桑椹樣,柔軟易脫落,與膽囊黏膜有蒂相連,有的蒂細長,息肉可在膽囊內擺動;有的蒂粗短,息肉呈小結節狀,息肉大小不等,一般為3~5mm,絕大多數小於10mm,偶見直徑達到10mm的息肉,組織學顯示息肉由集聚的泡沫組織細胞構成,其表面由單層柱狀上皮覆蓋,偶見膽囊被膽固醇沉積呈草莓樣改變,膽固醇息肉無腫瘤傾向,也未見惡變的報告.
②炎性息肉:呈單發或多發,約3~5mm大小,蒂粗或不明顯,顏色與鄰近的黏膜相似或者稍紅,可伴有膽石,常伴有嚴重的膽囊慢性炎癥,組織學顯示灶性腺上皮增生伴血管結締組織間質和明顯的炎性細胞浸潤,上皮與鄰近的膽囊黏膜上皮相似,尚未見到膽囊炎性息肉惡變傾向的報道.
(2)膽囊增生性病變:包括腺肌瘤樣增生和腺瘤樣增生.
①腺肌瘤樣增生:是一種由於膽囊的增殖表現為膽囊壁肥厚性病變,有膽囊上皮和平滑肌增生,分為局限型,節段型和彌漫型3種,局限型的腺肌瘤樣增生,絕大多數發生在膽囊的底部,又常被稱為腺肌瘤.
腺肌瘤樣增生有許多命名,但是,以本病名最為合適,Christensen認為該病不是腫瘤,沒有任何惡變傾向;然而,1987年Paraf報道瞭2例發生於腺肌瘤樣增生的癌癥,1例為腺癌伴有膽固醇沉積癥,另1例為鱗狀細胞癌,文獻中還有4例相似的報道,因此認為本病是一種良性病變,但是可發生癌變.
肉眼所見局限型病變呈半月形隆起的結節,直徑5~25mm大小,伴有中心部臍樣凹陷,節段型和彌漫型病變主要是受累的范圍不同,病變的斷面呈灰白色,有多數小囊樣腔隙.
組織學特點主要是膽囊上皮和平滑肌的增生,上皮增生在病變的中心最明顯,周圍的腺體常呈囊狀擴張並充滿黏液,擴張的腺體內可有鈣質沉著,在大多數病例中,間質中有輕度的慢性炎性細胞浸潤.
武藤良彌(1986)強調並將本病的診斷標準定為:“在組織標本上,每1cm內有5個以上的RAS增殖,其結果導致膽囊壁肥厚達3mm以上的病變".
②腺瘤樣增生:呈局灶性或彌漫性的黏膜增厚,分為絨毛型和海綿型兩種,絨毛型以高的乳頭狀的黏膜隆起為特征;海綿型以分支狀的腺體為特征,有時伴有囊性擴張,尚未見與本病有關的惡變病例報告.
③組織異位癥:此病罕見,已報道的異位組織有胃黏膜,小腸黏膜,胰腺組織,肝和甲狀腺等,全部異位組織結節均位於膽囊壁內,發生在膽囊頸或膽囊管附近較多見,肉眼呈現突入膽囊腔的結節,10~25mm大小,斷面呈灰白色,根據不同的組織特點可被認定,例如,胃黏膜異位癥鏡下可見壁細胞和主細胞;小腸黏膜異位癥,可見Paneth細胞等等.
④其他良性假瘤:更罕見,包括寄生蟲感染形成的肉芽腫,創傷性神經瘤和縫線肉芽腫和纖維肉芽腫性炎癥等.

膽囊良性腫瘤
膽囊良性腫瘤癥狀
膽囊良性腫瘤
膽囊良性腫瘤檢查
膽囊良性腫瘤預防