先天性小耳畸形
来源:74U閱讀網
直腸脫垂
直腸脫垂百科
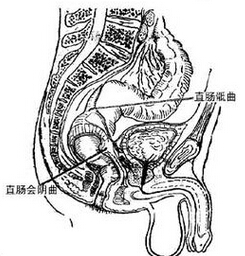
直腸脫垂是指肛管、直腸甚至乙狀結腸下端向下移位突出於肛門外的一種病理狀態.僅黏膜下脫是不完全脫垂,直腸全層下脫為完全脫垂.脫垂部分位於直腸內稱內脫垂,脫出肛門外則稱外脫垂.直腸脫垂以兒童及老年人多見,直腸脫垂在兒童是一種自限性疾病,多數在5歲前自愈,故以非手術治療為主.成人完全性直腸脫垂較嚴重者,長期脫垂將致陰部神經損傷產生肛門失禁、潰瘍、肛門周圍感染、直腸出血、脫出腸段水腫壞死及狹窄,應以手術治療為主.
直腸脫垂
直腸脫垂病因
解剖因素 (30%):
小兒骶尾骨彎度小,直腸較垂直,腹內壓增高時,直腸缺乏支持而易於脫垂,直腸前陷凹腹膜反折過低,腹內壓增高和腸袢壓迫使直腸前壁突入直腸壺腹導致脫垂,老年人肌肉松弛,生育過多或分娩時會陰撕裂亦可使直腸發生脫垂.
腹內壓增高 (20%):
長期便秘,腹瀉,慢性咳嗽和排尿困難等引起腹內壓增高,可導致直腸脫垂,近年來國外研究發現,直腸脫垂常伴有精神或神經系統疾患,兩者間的關系目前尚不清楚,有人認為神經系統病變時,控制及調節排便的功能發生障礙,直腸慢性擴張,對糞便刺激的敏感性減弱,從而產生便秘和控制排便能力下降,排便時異常用力,使肛提肌及盆底組織功能減弱,也是直腸脫垂的常見原因.
其他外傷(10%):
手術引起腰骶神經麻痹,致肛管括約肌松弛,引起直腸黏膜脫垂.
發病機制
1.病理生理
(1)維持直腸穩定的因素:Mass和Rives指出,直腸的穩定是一個復雜的機制,穩定直腸的基本因素有3.
①主動的支持:這是保持直腸穩定機制中最重要的一部分,這種支持來自提肛肌所提供的直腸穩定動力機制,Pecamore對盆底提肛肌的解剖和功能作瞭詳細的描述,提肛肌起自骨盆的前部和側壁,止於盆腔的臟器和脊柱的下端,但在中線前面部分有一三角形裂口,三角形的邊緣後翻,由提肛肌的內側緣組成,構成這內側緣的肌束很厚,其後面部分在直腸後相連,其前面則懸吊在恥骨弓上,直腸和這個肌肉吊帶間有極為堅固的附著,由於在直腸縱肌和提肛肌,纖維之間有著廣泛的交織,而且沿著直腸縱肌的這一交織具有相當的面積,因而對盆底提供瞭結實附著和固定,在保持直腸的穩定中肛提肌起重要的支持作用,如果沒有肛提肌,排便時直腸就會脫出,因為它構成盆底裂口的內側緣,而在其中起懸吊作用的肌束是恥骨直腸肌,它的作用是將直腸下端向前向上提起,對肛管直腸造成一個銳角,並將其壓迫在前面的組織結構上,從而使盆底的裂口縮小,這一作用不但對直腸是強而有力的支持,而且對盆腔所有臟器都構成一個更為完整而有力的托底,當肌束吊帶放松時,盆底下降,肛直腸銳角消失,直腸變直,直腸腔就更直接地移至盆底裂口上面,總之,提肛肌特別是恥骨直腸肌根據它所受到來自上面的壓力變化,不斷調整和改變其張力,以保持其對穩定直腸的支持作用.
②被動的支持:這是由直腸周圍的各種結締組織,包括腹膜反折,腸系膜和附著於骨,陰道或前列腺的盆筋膜所提供的支持,有人認為這是穩定直腸的主要因素,然而這是一種誤解,實驗研究表明,當長期持續用力時,結締組織可被拉長而松弛,臨床上最好的例子是婦女妊娠,由於長期腹壓增高,腹白線被拉長,產後腹部可出現妊娠紋,多產婦女尤為明顯,無可否認直腸周圍這些結締組織在盆底放松排便時,確實起著拉住直腸,防止脫出的作用,但直腸脫垂並不像妊娠紋那樣普遍和常見,說明在受到相同腹壓增高的情況下結締組織被牽拉,松弛並不導致直腸脫垂,那麼這些結締組織對直腸的固定,支持作用也就變成次要地位瞭.
③堅固性和位置:這是指正常人脊柱和骨盆對直腸所起的穩定作用,骨盆的傾斜和脊柱的弧度將腹腔內臟器的重力前移,離開盆底,並使直腸成為迂曲行走經過骨盆,這樣就使應激力分散為多方向,從而減輕其對盆底的直接作用.
(2)排便功能和控便能力的變化:當大腦皮質的感覺中樞受到直腸內壓力變化的刺激,發出需要排便的指示後,開始由前腹壁和膈肌收縮,這是一種增加腹壓的動作;同時肛提肌受到抑制,恥骨直腸肌松弛,恥骨直腸吊帶延長,盆底下降,肛直腸角消失,肛管外括約肌在功能上與肛提肌作為一個整體一起松弛,從而使直腸處於相對比較垂直的位置,腸腔內糞便受到來自上面的壓力包括腹腔和腸腔兩方面的壓力和直腸本身環肌的收縮而被排出,在排便過程中,直腸始終受到附著於其底部的肛提肌,主要是恥骨直腸的支撐,以及各種韌帶組織將其固定在鄰近結構上,此時,這些韌帶組織承受的張力明顯增高,排便後,恥骨直腸肌收縮,肛提肌吊帶重又回復至原來的支持部位,同時解除瞭對所有周圍韌帶組織的張力.
正常人保持健全的控便能力依賴完整的括約功能,敏銳的感覺反射和良好的儲糞功能3大因素,直腸脫垂時控便能力明顯減弱,甚至喪失,其機制雖然尚不完全清楚,但看來無疑是長期,反復脫垂所造成的後果,因為病員在早期多無控便能力的障礙,最近的研究發現支配肛直腸小肌肉的神經在組織學上失常,Parks等認為這是牽拉損傷會陰和陰部神經的結果,但一旦出現排便失禁,手術就無法改善排便控制功能,因此,重要的是應在脫垂伴失禁前及早手術,需特別註意某些病員術前並無失禁,術後反而出現失禁,原因是脫垂腸段掩蓋瞭失禁的出現,脫垂解決後失禁就明顯瞭,因此,對脫垂嚴重和病史長久的病員即使術前無失禁,亦應警惕,並向病員及傢屬說明術後失禁的可能性,以免引起不必要的誤會,理論上肛門張力與排便失禁呈負相關,但臨床上並非絕然,故不能單憑肛門張力進行判斷,特別不應以為肛門張力尚可而拖延手術時機.
2.發病機制
目前關於直腸脫垂的發病機制有4種學說.
(1)滑疝學說:直腸脫垂患者有一個共同,恒定的解剖特點,就是直腸前陷凹異常低而深,早在1912年Moschointg就描述瞭這一現象,並認為這在直腸脫垂的病因上具有重要意義,提出直腸脫垂是一種滑疝,直腸前陷凹(cul-de-sac) 腹膜反折過低,直腸膀胱或直腸子宮陷凹過深,構成疝囊,當腹腔壓力增高時,直腸前壁受壓,腹腔內容物將直腸前壁推入直腸腔內,並經肛管向外脫出,支持這一理論的證據為,當臨床檢查時,令病員蹲下使直腸脫出,可見直腸腔偏後,不居中央,說明直腸前壁脫出比後壁多,指診時,當手指伸入腸腔後,用拇指和示指輕捏腸壁時,可感到兩手指間捫及有較多的組織,可包含下降的直腸腹膜返折,小腸以及脫垂的腸段,並不隻是兩層腸壁,目前認為這是導致直腸脫垂最重要的發病機制.
(2)會陰下降綜合征學說:1966年Parks提出,認為腹壁收縮用力時直腸前壁通常更緊密地覆蓋在肛管上口,但不突入其中,即活瓣(flap valve)自制理論,若由於某種原因直腸排空不正常,則求助於進一步的腹壁用力,致盆底肌肉彈性下降甚至消失,整個盆底下降由於恥骨直腸肌和括約肌上部被拉長而變成漏鬥形,下端直腸中的糞便被壓於漏鬥形的肛門直腸區,但排出糞便的力量是結腸來的蠕動,將糞團推向下,把直腸前壁推開而開啟活瓣,糞便落入肛管形成強烈的排便感覺,而腹部用力通過直腸前壁將糞便壓入肛管,從而加速糞便的排出,正常排空直腸後有反射性盆底肌收縮使直腸下端前壁退回,蓋於肛管上方,活瓣並恢復關閉肛管,此即為便後的復位反射,並恢復肛直腸角,如果長期,過度腹壁用力加壓排便長達數年以上,則便後的盆底復位反射效果下降,直腸前壁黏膜陷入肛管不易復位,並刺激齒線的神經末梢產生墜脹感,使患者更用力排便,形成惡性循環,最終使會陰持續下降而形成會陰下降綜合征(drscending perineum syndrome),如果繼續發展則導致套疊或脫垂.
但也有認為活瓣對維持自制作用不大,腹內壓升高時靠括約肌反射性壓力升高,形成壓力屏障來維持自制,但同意活瓣即肛管上口上方的直腸前壁可發生直腸前壁脫垂,導致梗阻性排便.
1985年Swash提出分娩可引起支配盆底橫紋肌的陰部神經損傷,相關的危險因素有在分娩時胎兒過大或過重,第2產程延長,產鉗的應用等,尤其是多胎,多數初產婦的損傷可很快恢復,而多次分娩者因反復損傷而不能恢復,造成排便困難至用力排便,反復會陰下降牽拉陰部神經而形成惡性循環,從而導致直腸套疊,即:陰道分娩→括約肌神經性變性→會陰下降→頑固性排便用力→直腸套疊.
Johansson和Berman也贊同會陰下降綜合征與直腸內脫垂是同一疾病,認為可能存在下列過程:肥胖,高齡,分娩,肛門手術或炎癥後狹窄等→過度用力排便→黏膜脫垂→直腸孤立性潰瘍綜合征和會陰下降綜合征→直腸套疊.
(3)腸套疊學說:1967年Devadhar提出,認為首先是直腸黏膜感覺下降,引起直腸擴張,大塊糞便嵌塞,反射性引起強有力的直腸肌肉系統收縮,強調存在“關鍵點"—最大的感覺減弱並引起肌肉過度收縮的一點,處於恒定的可預知的位置,一般在骶骨岬下5cm處,直腸肌肉系統的過度收縮力長期集中於這一點,使直腸前壁凹入直腸腔,逐漸產生套疊樣變化,最終形成脫垂.
1968年Broden和Snellman Devadhar和Theuarkauf等分別通過直腸,乙狀結腸,Douglas窩,陰道和膀胱腔內註入造影劑,用放射線電影攝像技術觀察直腸脫垂時內臟運動情況,發現脫垂開始時,先是直腸套疊,套疊的起始點往往在距肛緣6~8cm處,而受累的腸子並非單純隻有直腸前壁,而是整個直腸一圈腸壁向下套疊下降,當其尖端降至直腸下端後,即經肛門向外脫出,當脫垂部分完全下降時,可以包括直腸腹膜返折-Douglas窩和小腸一並經肛門脫出,但在脫垂或套疊下降的早期,即使已從肛門脫出,可以沒有小腸,至於為何會引起直腸套疊,目前尚無確切的解釋.
Devadhar指出,直腸脫垂時,直腸前壁脫出並不比後壁多,同時腸腔並不偏後,依然居中,但當最大程度用力向下屏氣時,前面部分腸壁往往脫出更多,腸腔也不在中央,在直腸脫垂病人中隻有少數屬於這一類型.
(4)提肌功能障礙綜合征學說:1981年Shafik提出,認為由於長期用力排便,神經病變或全身衰竭引起提肌板下垂,直腸尾骨縫,裂隙韌帶和提肌懸帶下脫並分離,提肌裂隙增寬並下降使直腸頸處於腹內壓的直接作用下,引起所有裂隙內臟器都失去提肌及其韌帶的支持而松弛,這時若用力排便,在下降的糞便之前提肌收縮未能開放直腸頸,此時增加的腹內壓通過寬的提肌裂隙傳導,進一步關閉直腸頸,引起套疊和脫垂.
Butler,Muir和Todd也指出:大多數直腸脫垂的病人中都存在肛門括約肌包括肛提肌的肌力減退,即使早期病例也不例外,同時,在馬尾病變的患者中,顯示出盆底肌肉和肛管括約肌松弛,但臨床上並無明顯證據表明肛管括約肌和盆底肌肉松弛是神經系統病變所致,Porter報道在肌電圖測定中可顯示出這些肌肉在直腸脫垂與正常人之間是不同的,正常人直腸以氣囊擴張可反射性抑制外括約肌和肛提肌的靜止活動,就像排便前和排便時一樣,在直腸脫垂時,這種反射性抑制明顯延長,因此,極可能這種括約肌功能的紊亂是原發的發病因素,而肌肉松弛,深的直腸前陷凹以及直腸活動的亢進都是繼發性因素,實際上,直腸脫垂病人可以具有正常的盆底和括約功能,Goligher見到3例直腸脫垂回納後,肛門括約肌和肛提肌完全正常,Broden和Snellman從攝影中看到直腸脫垂最初是直腸套疊,並起始於盆底以上,表示盆底肌肉松弛並非原發因素,Fry,Griffiths和Smart從這些肌肉隨意收縮活動的攝影中再次證實直腸脫垂的最初原因並非盆底軟弱,在15例直腸脫垂中12例盆底活動正常.
直腸脫垂
直腸脫垂癥狀
直腸脫垂可發生在任何年齡,以兒童和老年人多見.
1.臨床分類
根據脫垂程度,分為部分性脫垂和完全性脫垂2種.
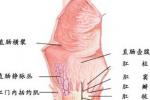
(1)部分性脫垂:為直腸下端黏膜與肌層分離,且向下移位形成皺襞,故又稱黏膜脫垂或不完全脫垂,其脫出組織較少,長度為2~5cm,可以是部分黏膜或全圈黏膜下脫,可呈放射狀排列,脫垂部分為兩層黏膜,與肛門之間無溝狀隙.
(2)完全性脫垂:為直腸全層脫出,嚴重時直腸和肛管均翻出肛門外,脫出組織多,長度常超過10cm,形狀呈寶塔狀,黏膜皺襞呈環狀排列,脫垂部分為兩層折疊的腸壁組織,成人大多是完全脫垂,女性較多,常伴有肛門功能不良.
2.癥狀與體征
直腸脫垂病人常有慢性便秘,排糞無規律的病史,起病緩慢,早期感覺直腸脹滿,排糞不凈,以後感覺排便時有腫塊脫出而便後自行縮回,疾病後期咳嗽,用力或行走時都會脫出,需用手托住肛門,如直腸脫出後未及時托回,可發生腫脹,炎癥,甚至絞窄壞死,病人常感大便排不盡,肛門口有黏液流出,便血,肛門墜脹,疼痛和裡急後重,有時伴有腰部,下腹部或會陰部酸痛不適.
腹部檢查無異常,囑病人做下蹲動作,可見脫出的直腸.
直腸外脫垂診斷並不困難,患者蹲下做用力排便動作,即可見紅色球形腫塊突出肛門2~5cm,有放射狀溝紋,指檢示其為兩層折疊的黏膜,排便後自行縮回,完全脫垂的脫出腸段較長,呈橢圓形或寶塔狀,長約10cm,有層層折疊的環狀皺襞,兩層黏膜之間可觸及肌層,直腸指檢感肛管括約肌松弛無力可確診.
直腸脫垂
直腸脫垂檢查
一、檢查
1、肛門視診可發現排糞時有柔軟團塊狀腸粘膜脫出肛外,患者排糞動作時見腸粘膜自肛門脫出
1、直腸指檢.
3、血尿便常規檢查.
2、直腸鏡檢.
5、鋇灌腸造影瞭解有無過長的乙狀結腸.
6、排糞造影可見力排時先出現在直腸內套疊,再發展為直腸外脫垂.
二、鑒別
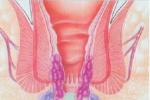
直腸黏膜脫垂需與環狀內痔相鑒別,兩者病史不同,環狀內痔脫出可見梅花狀痔塊,充血呈暗紅色,易出血,痔塊間是凹陷的正常黏膜.直腸指診,括約肌收縮有力,而直腸黏膜脫垂有括約肌松弛.
直腸脫垂預防
直腸脫垂患者要堅持作體育鍛煉和強壯腹部肌肉鍛煉,以改善人體氣血虧虛及中氣不足的狀況,這對於鞏固療效和預防直腸脫垂具有很重要的現實意義,具體預防措施有:
1.積極除去各種誘發因素,如咳嗽,久坐久站,腹瀉,長期咳嗽,腸炎等疾病,嬰幼兒尤要註意.
2.平時要註意增加營養,生活規律化,切勿長時間地蹲坐便盆,養成定時排便的習慣,防止大便幹燥,便後和睡前可以用熱水坐浴,刺激肛門括約肌的收縮,對預防直腸脫垂有積極作用.
3.有習慣性便秘或排便困難的患者,除瞭要多食含纖維素的食物外,排便時不要用力過猛.
4.婦女分娩和產後要充分休息,以保護肛門括約肌的正常功能,如有子宮下垂和內臟下垂者應及時治療.
5.經常做肛門體操,促進提肛肌群運動,有增強肛門括約肌功能的效果,對預防本病有一定作用.