多肌炎
来源:74U閱讀網
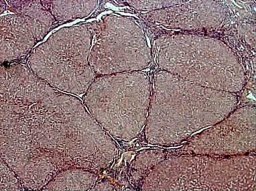
膽汁性肝硬化
膽汁性肝硬化百科
任何原因引起的肝內、外膽管疾病,導致膽道阻塞,膽汁淤積,皆可發展為膽汁性肝硬化.分原發性膽汁性肝硬化和繼發性膽汁性肝硬化.

膽汁性肝硬化
膽汁性肝硬化病因
一、病因
膽汁性肝硬化分原發性膽汁性肝硬化(Primary Biliary Cirrhosis,PBC)和繼發性膽汁性肝硬化(Secondary Biliary Cirrhosis).後者由肝外膽管長期梗阻引起.一般認為PBC是一種自身免疫性疾病,淋巴細胞被激活後,攻擊中、小膽管,導致炎癥反應.組織學上,頗似宿主對移植物的排斥反應.與肝臟同種移植的排斥反應有許多相似之處.

膽汁性肝硬化
膽汁性肝硬化癥狀
一、癥狀
診斷依據:①中年以上婦女,皮膚明顯瘙癢、肝大、黃瘤;②血清總膽固醇明顯增高,血清膽紅素輕、中度升高,堿性磷酸酶增高,膽酸濃度增加;③IgM升高,抗線粒體抗體陽性且滴度高.如能穿刺取得組織學證據,則更有助於確診.
二、早期
癥狀僅有輕度疲乏和間歇發生的瘙癢,1/2有肝腫大,1/4有脾腫大,血清堿性磷酸酶及-GT升高常是唯一的陽性發現,日輕夜重的瘙癢作為首發癥狀達47%.1/4患者先有疲乏感,且可引起憂鬱癥,之後出現瘙癢.黃疸作為首發表現者占13%,此類患者常有肝脾腫大,可有黃疣,角膜色膜環,肝掌,蜘蛛痣,抓痕部位有蝶形皮膚色素斑,皮膚變粗、變厚,可能與抓傷和維生素A缺乏有關.
三、無黃疸期
少數患者血清膽固醇可高達8g/L,掌、蹠、胸背皮膚有結節狀黃疣,也有沿膝、肘、臀肌腱、神經鞘分佈者,杵狀指,長骨骨膜炎可伴有疼痛與壓痛.
四、黃疸期
臨床黃疸的出現標志著黃疸期的開始,黃疸加深預示著病程進展到晚期,壽命短於2年,此時常伴有骨質疏松、骨軟化、椎體壓縮,甚至發生肋骨及長骨骨折,這些與維生素D代謝障礙有關.
五、終末期
血清膽紅素直線上升,肝脾明顯腫大,瘙癢,疲乏感加重.慢性肝病征象日趨加重,伴食管胃底靜脈曲張破裂出血及腹水的患者增多.由於銅的沉積,少數可見角膜色素環.由於腸腔內缺乏膽鹽,脂肪的乳化和吸收不良,可發生脂肪瀉,此時維生素A、D、K吸收不良,可產生夜盲、皮膚角化、骨骼變化及凝血機制障礙.膽管造影示大膽管正常,小膽管扭曲.最後為肝功能衰竭,曲張靜脈破裂、肝性腦病、腹水、水腫伴深度黃疸,往往是終末期表現.
伴隨疾病及其相關表現,2/3有結締組織病,自身免疫性甲狀腺炎也常見,還可伴硬皮病,鈣質沉著,雷諾氏現象,75%有幹性角膜結膜炎,35%有無癥狀性菌尿,肥大性骨關節病,1/3有色素性膽結石,另外還可有膜型腎小球腎炎及腎小管性酸中毒.
膽汁性肝硬化
膽汁性肝硬化檢查
一、檢查
1、實驗室檢查
(1)血膽紅素增高以直接膽紅素為主,尿膽紅素陽性,由於膽紅素從膽汁中排出減少,糞膽原及尿膽原均減少.
(2)血清堿性磷酸酶增高堿性磷酸酶的來源是膽小管上皮,PBC可在臨床癥狀出現之前即有堿性磷酸酶的明顯增高.
(3)血脂增高特別是磷脂和膽固醇增高最明顯,甘油三酯可正常或中度增高.
(4)肝功能檢查血清膽酸濃度增加,凝血酶原時間延長,早期註入維生素K後可恢復正常,晚期肝功能衰竭時則不能矯正.血清白蛋白在疾病早、中期正常,晚期則減少;球蛋白增加,主要為2、及球蛋白增高.
(5)免疫學檢查抗線粒體抗體的陽性率可達90%~100%,可作為診斷的重要參考.此抗體在慢性活動性肝炎的陽性率為10%~25%,少數隱匿性肝硬化、系統性紅斑狼瘡及類風濕性關節炎也可陽性.1/3患者有抗膽管細胞抗體,少數有抗平滑肌抗體和抗核抗體,1/2類風濕因子陽性.血清IgM可增高.
抗線粒體抗體、堿性磷酸酶、IgM三者並存對PBC有確診意義.
2、膽道造影
可用靜脈法、經皮經肝膽管造影或內鏡逆行膽管造影法,以除外肝外膽道梗阻.
3、肝穿刺活檢
活體病理檢查,有確診價值,但如膽汁淤積嚴重,或有出血傾向應慎重考慮,必要時行剖腹探查並活檢.
二、鑒別
包括梗阻性黃疸,如總膽管結石、總膽管瘤、胰頭及膽管狹窄等,主要鑒別方法為膽道造影.應與下列疾病鑒別:
1、慢性活動性肝炎
凡抗線粒體抗體陽性,伴有膽淤及組織學上有膽管異常者,應首先除外慢活肝,我國慢活肝膽淤型較PBC多見,短期皮質激素治療的效果觀察有助於區別這兩種病.
2、硬化性膽管炎
此病少見,主要累及大膽管,上述免疫標志物陰性,且多有細菌感染性發熱,膽管系統造影可幫助鑒別.
3、藥物引起的黃疸
如氯丙嗪、甲基睪丸酮、磺胺、砷制劑等.多由個體過敏引起,有服藥史,在服藥後數周之內發病,黃疸可持續數年,常伴血嗜酸細胞增高,肝活檢沒有典型的PBC組織學表現.
膽汁性肝硬化預防
一、預防
主要對引起肝內、外膽管疾病的病因進行預防以及積極治療這類疾病,進食低脂低油的食物.