頜面部骨巨細胞瘤
来源:74U閱讀網
鉤端螺旋體病
鉤端螺旋體病百科
鉤端螺旋體病(leptospirosis,簡稱鉤體病)是由各種不同型別的致病性鉤端螺旋體(Leptospira,簡稱鉤體)所引起的一種急性全身性感染性疾病,屬自然疫源性疾病.鼠類和豬是兩大主要傳染源.鉤端螺旋體病幾遍及世界各大洲,尤以熱帶和亞熱帶為著.我國已有28個省、市、自治區發現本病,並以盛產水稻的中南、西南、華東等地區流行較重.臨床特點為起病急驟,早期有高熱、全身酸痛、軟弱無力、結膜充血、腓腸肌壓痛、表淺淋巴結腫大等鉤體毒血癥狀;中期可伴有肺出血、肺彌漫性出血、心肌炎、溶血性貧血、黃疸、全身出血傾向、腎炎、腦膜炎、呼吸功能衰竭、心力衰竭等靶器官損害表現;晚期多數病例恢復,少數病例可出現後發熱、眼葡萄膜炎以及腦動脈閉塞性炎癥等多與感染後的變態反應有關的後發癥.肺彌漫性出血、心肌炎、溶血性貧血等與肝、腎衰竭為常見致死原因.
鉤端螺旋體病
鉤端螺旋體病病因
外傷因素(45%)
鉤體經人體正常或損傷的皮膚,亦可經黏膜進入人體,迅速從淋巴系統和血液到達全身,出現菌血癥,再進入各器官,組織,細胞,甚至還可侵入蛛網膜下腔,眼前房等組織,這種穿透力可能與其特別的,靈活的螺旋狀運動有關,與菌體內含有透明質酸酶成分亦有一定關系.
病毒感染(35%)
鉤體侵入人體引起感染後,由於人體與鉤體型別及其毒物性質不同,其相互作用的結果,可表現為不同臨床類型的鉤體病,在一般情況下,毒力較強的黃疸出血型,秋季型,澳洲型,犬型等菌型的感染,較易引起黃疸或出血等較重的臨床表現;而感冒傷寒型,七日熱型,特別是波摩那型等毒力較弱的感染,則常引起鉤體病的輕型,但黃疸出血型等毒力較強菌型的感染,也可出現輕型無黃疸型,反之,如流感傷寒型的感染,也可引起一定程度的黃疸或出血,這可能與人體原有免疫狀態高低有關.
發病機制
鉤體經人體正常或損傷的皮膚,亦可經黏膜進入人體,迅速從淋巴系統和血液到達全身,出現菌血癥,再進入各器官,組織,細胞,甚至還可侵入蛛網膜下腔,眼前房等組織,這種穿透力可能與其特別的,靈活的螺旋狀運動有關,與菌體內含有透明質酸酶成分亦有一定關系,菌血癥初期,臨床上出現感染中毒癥狀,全身毛細血管,肺,肝,腎,心,中樞神經系統等器官發生急性,嚴重的功能改變,鉤體病是全身廣泛性疾病,早期主要是感染中毒性微血管功能的改變,其特點是病理形態改變輕微而功能改變較為顯著,鉤體的侵襲力可能由其黏附細胞作用或其毒性產物侵入細胞,引起細胞超微結構變化,如線粒體腫脹,變空,嵴突消失,溶酶體增多;微血管充血,偶見微血管壁破損,毛細血管滲血或有纖維蛋白滲出,隨著病情的進展,鉤體及其毒物進一步引起肺,肝,腎,心,橫紋肌,淋巴結,中樞神經系統等器官的功能和形態損害,出現肺出血,黃疸,腎衰竭,腦炎等器官損害癥狀,由於鉤體菌型,毒力以及人體反應的不同,鉤體病的表現復雜多樣,輕重程度不一,臨床上往往以某種臟器病變占優勢,而出現不同類型,鉤體病組織形態損害一般較輕,經治療後,可完全恢復,不留瘢痕,鉤體侵入人體後,血液中的中性粒細胞首先增多,有不同程度吞噬鉤體的活動,出現微弱炎癥反應,但無明顯白細胞的浸潤,也不化膿,單核巨噬細胞增生,有明顯吞噬鉤體能力,腹股溝及其他表淺淋巴結腫大,鉤體發病後1周左右,血液中開始出現特異性抗體,以後隨病程抗體效價逐漸增高,距發病開始後1個月左右可達高峰,凝溶抗體效價有時高達1∶10000,IgM首先出現並效價逐漸增高時,血循環中鉤體開始減少並消失,此後病程中鉤體很少在血循環中出現,當血清中抗體出現,鉤體減少消失時,腎臟中的鉤體並不受血液中特異性抗體的影響,能在腎臟中生存繁殖並常隨尿排出體外,在感染鉤體後腫大的淋巴結中可見到生發中心及髓質迅速增大而副皮質區相對減少,漿細胞大量增加,表現出明顯的骨髓依賴淋巴細胞(B細胞)增生反應,在免疫反應出現,當鉤體從血液中消失時,可出現特異性的免疫反應,患者出現後發熱,眼和神經系統後發癥等與超敏反應有關的臨床表現,實驗動物研究,曾提出鉤體毒素,鉤體黏附,鉤體中毒閾值,器官鉤體含量等因素為引發本病的理論,但均未獲完全證實.
鉤體侵入人體引起感染後,由於人體與鉤體型別及其毒物性質不同,其相互作用的結果,可表現為不同臨床類型的鉤體病,在一般情況下,毒力較強的黃疸出血型,秋季型,澳洲型,犬型等菌型的感染,較易引起黃疸或出血等較重的臨床表現;而感冒傷寒型,七日熱型,特別是波摩那型等毒力較弱的感染,則常引起鉤體病的輕型,但黃疸出血型等毒力較強菌型的感染,也可出現輕型無黃疸型,反之,如流感傷寒型的感染,也可引起一定程度的黃疸或出血,這可能與人體原有免疫狀態高低有關.
不同型的鉤體病病變差異懸殊,而同型鉤體病的不同病例各器官組織損傷程度,也有明顯差異,對比鉤體病肺彌漫出血型與黃疸出血型的病理形態,這兩型的主要損傷器官及其基本病理形態變化不一致,但也有其共同的基本病理變化.

鉤端螺旋體病
鉤端螺旋體病癥狀
癥狀
潛伏期2~28天,一般是10天左右.
1.早期即鉤體血癥期,一般是起病後3天內,有下列主要癥狀,體征.
(1)發熱:多數患者起病急驟,伴畏寒及寒戰,少數患者於發熱前一兩天可能有軟弱,乏力,發熱多為稽留型,部分患者為弛張熱,體溫39℃上下,熱程7天左右,亦可達10天,脈搏常增速.
(2)頭痛,身痛:頭痛有時很突出,直至恢復期仍訴頭昏,頭痛,全身肌肉酸痛明顯,有些患者頸部,膝,大腿,以至胸,腹,腰背肌都痛.
(3)全身乏力:特別是腿軟明顯,有時行動困難或不能站立和下床活動.
(4)眼結膜充血:在發病早期出現,以後迅速加重,重者全結膜除角膜周邊外,均明顯充血,整個結膜呈紅色或粉紅色,小血管交織成細網狀,有時有結膜下出血;但無分泌物,疼痛或畏光感,充血在熱退後仍持續存在.
(5)腓腸肌痛,壓痛:在發病第1天即可出現,輕者僅感小腿脹,壓之輕度痛,重者小腿痛劇烈,猶如刀割,不能走路,輕壓即痛,甚至拒按.
(6)淋巴結腫大:一般自發病第2天即可出現,以腹股溝淋巴結多見,其次是腋窩淋巴群,一般為黃豆或蠶豆大,個別如鴿蛋大,表面多隆起,質軟,有壓痛,但無紅腫,亦不化膿.
此外,本病早期還可能出現其他的癥狀和體征,如咽痛,咳嗽,咽部充血,扁桃體腫大,咽腭黏膜有小出血點,消化道出現惡心,嘔吐,腹瀉等癥狀,個別病人也可出現溶血性貧血,中毒性精神癥狀或中毒性心肌炎癥狀.
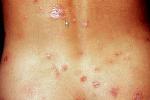
鉤端螺旋體病
鉤端螺旋體病檢查
1.常規檢查血白細胞總數和中性粒細胞輕度增高或正常,黃疸出血型常增高,白細胞總數>20×109/L或<4×109/L者少見,血沉常持續增高,黃疸出血型更顯著,早期尿內可有少量蛋白,紅,白細胞及管型,這些改變在70%左右的患者中出現.
2.病原體檢查
(1)鉤體的直接檢查:
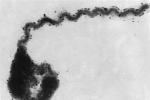
①暗視野顯微鏡檢查:鉤體不易著色,而未經染色的標本鉤體在光學顯微鏡下通常難以看清,用暗視野顯微鏡,可以清楚地看到鉤體典型特征的形態和運動方式,通常用以檢查體液或組織中的鉤體,可以提供快速診斷的結果,但是,由於鉤體在血液或組織中濃度過低(≤2×104條/ml)而不易檢查出來,特別是對人的自然感染,另一方面由於檢驗者經驗不足,很容易將其他成分如纖維蛋白絲誤認為鉤體,一般在基層不宜推廣,但適用於實驗感染動物的檢查,
②染色直接鏡檢:有鍍銀法,復紅亞甲藍染色法與吉姆薩染色法.
(2)鉤體的分離培養:在鉤體病早期,即發病1周內在外周血及腦脊液中,有相當多的鉤體出現,因而在此期采血接種於含兔血清的科索夫(Korthof)或弗勒喬(Fletcher)半固體培養基內,可緩慢生長,一般在1周以上,陽性率達30%~50%,如已用過青黴素類藥物,培養基中可加入青黴素酶,如在培養基中加入氟尿嘧啶(5-FU),可選擇性地抑制或殺滅雜菌,純化培養,但對鉤體的繁殖也可受到輕度的抑制,尿培養可在病程晚期呈陽性.
(3)動物接種:常用幼齡豚鼠或金地鼠腹腔內註射接種,一般不作常規應用.
3.血清學試驗發病1周後,血液中出現特異性抗體,可應用血清學試驗測定.
(1)顯微鏡凝集試驗(microscopicagglutinationtest,MAT):顯微鏡凝集試驗簡稱顯凝試驗,此試驗是應用活標準菌株作抗原,與可疑患者血清混合,在顯微鏡下觀察結果,如有特異性抗體存在,即可見到凝集現象,一次血清效價到達或超過1/400,或早,晚期兩份血清比較,增加4倍者即有診斷意義,此法是目前使用最廣泛的鉤體血清學方法之一,既可用於診斷患者,亦可用標準抗血清作鉤體菌株鑒定.
(2)酶聯免疫吸附試驗:國內報告采用此法檢測鉤體病血清特異性抗體與顯凝試驗相比,其靈敏性與特異性均較常用的顯凝試驗為高,但仍無法用於早期診斷.
(3)間接紅細胞凝集試驗:此法是從鉤體菌體中提取一種抗原成分,將其吸附於人“O"型紅細胞表面,使紅細胞致敏,如遇同屬抗體,則發生紅細胞凝集現象,故稱間接紅細胞凝集試驗,本試驗具屬特異性而無群成型的特異性,較顯凝試驗陽性出現早,操作簡便,不需特殊設備條件,適合基層推廣應用.
(4)間接紅細胞溶解試驗:國外常用作鉤體病診斷方法,當新鮮綿羊紅細胞用鉤體抗原物質致敏後,在補體存在的條件下與含有抗體的血清混合時發生溶血,其靈敏性較間接紅細胞凝集試驗為高.
(5)間接熒光抗體法:此法是先將標準鉤體菌株作成塗片,然後將可疑患者的血清滴在有菌的玻片處,經洗滌,如患者血清中具有抗體,抗原抗體結合起來,再用抗人球蛋白熒光抗體與此復合物結合,發生熒光,即為陽性,此法無型特異性.
(6)補體結合試驗.
以上各種方法都是應用特異性抗原來測患者體內的特異性抗體,至於應用特異性抗體來測定體內抗原作為疾病的早期快速診斷的方法近年已有相當的進展,特別是單克隆制備技術的應用使診斷早期鉤體血癥中數量不多的鉤體成為可能,隨著分子生物學的技術發展和應用,鉤體DNA探針已制備成功,並已成功建立瞭聚合酶鏈反應方法早期診斷鉤體病,但這些方法要用於臨床,均有待進一步改進和完善.
4.肺部X線攝片:輕度者可見肺紋理模糊的網狀陰影,或肺紋理紊亂,或顯著肺紋理增粗,常達肺野最外緣,病變范圍廣泛,中度者肺影像呈小點狀或雪花小片狀,密度低,邊界模糊,部分病灶可融合成1.5~2cm大小的片狀陰影,一般是分散,也可局限在某一區域,重度者在上述點狀或雪花小片陰影基礎上,出現大塊融合,可占肺一葉或多葉,單側或雙側的大部分,多居於中下肺野,肺尖受累者少,影像為大塊雲霧狀密度較高的陰影,但仍有殘留氣泡形成的透明區夾雜其中,與一般肺炎的均勻實變陰影像有所不同.
以上肺部影像在輕度“鉤體血癥型"中約40%病例可見,在中度,重度肺彌漫性出血型患者約80%病例可見,但亦有少數病例(如前述中間型),肺部X線改變與臨床病情不盡一致,上述肺部X線初期或輕度變化,如未及時,有效地治療,可迅速發展為廣泛,嚴重的大塊狀或全肺性影像,肺部X線影像經治療後,多數在5~10天內,個別的在4天內或長達3周後才完全吸收.
鉤端螺旋體病預防
一、預防
預防措施
一、消滅和管理傳染源開展滅鼠保糧滅鼠防病群眾運動.疫區內應滅鼠,管理好豬、犬、羊、牛等傢畜,加強動物宿主的檢疫工作.發現病人及時隔離進行檢查治療,並對排泄物如尿、痰和病人的血、腦脊液等進行消毒.
二、切斷傳染途徑保護水源和食物,防止鼠和病畜尿污染.應對流行區的水稻田、池溏、溝溪、積水坑及準備開荒的地區進行調查,因地制宜地結合水利建設對疫源地進行改造;加強疫水管理、糞便管理、修建廁所和改良豬圈、不讓畜糞、畜尿進行附近池溏、稻田和積水中;對污染的水源、積水可用漂白粉及其他有效藥物進行噴灑消毒;收割水稻前放幹田水,或放農藥處理;管理好飲食,防止帶菌鼠的排泄物污染食品.
三、保護易感人群在流行地區和流行季節避免在疫水中遊泳、嬉水、涉水.加強個人防護、皮膚塗佈防護藥.盡量穿長統靴和戴膠皮手套,並防止皮膚破損、減少感染機會.
四、藥物預防疫區居民、部隊及參加收割、防洪、排澇可能與疫水接觸的人員,盡可能提前1個月接種與本地區流行菌型相同的鉤體多價菌苗.每年2次,間隔7天.劑量成人第1次1ml,第二次2ml.全程註射後人體產生的免疫力可持續1年左右.以後每年仍需同樣註射.有心、腎疾患、結核病及發熱患者不予註射.