神經衰弱
来源:74U閱讀網
間質性腎炎
間質性腎炎百科
間質性腎炎(interstitialnephritis),又稱腎小管間質性腎炎,是由各種原因引起的腎小管間質性急慢性損害的臨床病理綜合征.臨床常分為急性間質性腎炎、慢性間質性腎炎.急性間質性腎炎以多種原因導致短時間內發生腎間質炎性細胞浸潤、間質水腫、腎小管不同程度受損伴腎功能不全為特點,臨床表現可輕可重,大多數病例均有明確的病因,去除病因、及時治療,疾病可痊愈或使病情得到不同程度的逆轉.慢性間質性腎炎腎炎病理表現以腎間質纖維化、間質單個核細胞浸潤和腎小管萎縮為主要特征.
間質性腎炎
間質性腎炎病因
急性間質性腎炎常見病因
①藥物:抗生素、非甾體類消炎藥、止痛劑、抗驚厥藥、利尿劑、質子泵抑制劑等其他藥物;
②感染:細菌、病毒、寄生蟲及支原體、衣原體等;
③自身免疫性疾病:系統性紅斑狼瘡、結節病、混合性冷球蛋白血癥、ANCA相關性血管炎等;
④惡性腫瘤:淋巴瘤、白血病、輕鏈沉積病、多發性骨髓瘤;
⑤代謝性疾病:糖尿病、高尿酸血癥;
⑥特發性急性間質性腎炎.
慢性間質性腎炎常見病因
① 遺傳性疾病:如傢族性間質性腎炎、多囊腎、髓質囊性病變及遺傳性腎炎;
②藥物性腎病:非甾體抗炎藥、馬兜鈴酸類藥物、環孢素及順鉑等引起的腎損傷;
③尿路疾病:梗阻性腎病、返流性腎病;盂腎炎;
⑤重金屬中毒:如鉛、鎘、鋰中毒;
⑥物理性損害:如放射性腎病;
⑦系統性疾病:免疫性疾病(系統性紅斑狼瘡、幹燥綜合征、冷球蛋白血癥、慢性移植排斥反應)、代謝性疾病(尿酸性腎病、高鈣血癥腎病、低鉀性腎病)、血液病(多發性骨髓瘤、輕鏈沉積病)等系統性疾病可引起慢性間質性腎炎.
間質性腎炎
間質性腎炎癥狀
間質性腎炎可以發生在任何年齡,以中老年人多見,兒童相對少見,其中慢性間質性腎炎以男性為多,男女比例約為1.34∶1.
急性間質性腎炎表現
急性間質性腎炎因其病因不同,臨床表現各異,無特異性.主要突出表現為少尿性或非少尿性急性腎功能不全,可伴有疲乏無力、發熱及關節痛等非特異性表現.腎小管功能損失可出現低比重及低滲透壓尿、腎小管性蛋白尿及水、電解質和酸堿平衡紊亂,部分患者表現為Fanconi綜合征.
藥物相關的急性間質性腎炎常有較為典型的病程:在使用致病藥物數日或數周後出現出現腎功能損傷,尿量可減少或無變化,尿檢異常,部分伴有肉眼血尿、無菌性性白細胞尿、腰痛,一般無高血壓和水腫,常伴有全身過敏癥狀如發熱、皮疹、嗜酸細胞增多三聯征,多數患者伴有惡心、嘔吐等消化道癥狀.不同藥物導致的急性間質性腎炎臨床表現不完全一樣.一些患者即使原先對某種藥物耐受,再次使用該藥物亦可出現急性間質性腎炎.非甾體抗炎藥所致的急性間質性腎炎可出現大量蛋白尿.
感染相關性急性間質腎炎患者多伴有感染的征象,如發熱、寒戰、頭痛、惡心、嘔吐甚至敗血癥表現,甚至可伴有其他器官系統癥狀,如肺炎、心肌炎、肝損害等.其中急性腎盂腎炎並發腎實質感染最為常見.大多數腎實質感染繼發於尿道及膀胱的細菌感染,其臨床表現多樣,從輕度不適到膿毒癥癥狀均可出現:多急驟起病,常有畏寒、高熱,肋脊角壓痛,尿路刺激癥狀等表現.不典型病例表現為乏力、腰痛、體重減輕、反復發作的膀胱炎(排尿困難、尿頻,尿急、恥骨弓上疼痛)等.約1/3的老年患者可沒有發熱,20%的老年患者以消化道癥狀或肺部癥狀為主要表現.尿液檢查可見白細胞尿、膿尿和菌尿,尿培養陽性.
對於男性而言,前列腺炎和前列腺肥大導致的尿路梗阻是其重要原因.血源性感染所致的急性間質性腎炎好發於老年人、糖尿病患者及長期服用免疫抑制劑或NSAIDs的患者.
特發性急性間質性腎炎多見於青年女性,臨床表現為乏力、發熱、皮疹、肌肉疼痛、眼葡萄膜炎,部分患者伴淋巴結腫大,尿檢示輕至中度的蛋白尿,腎小管損傷明顯,非少尿性腎功能不全.約1/3的患者可合並眼部癥狀,眼部癥狀可在腎臟病出現之前數周、同時或之後數月內出現.80%主要局限於前色素膜,但也有後色素膜受累的報道.臨床可沒有癥狀,但也可出現眼痛、畏光、流淚、視力損害等表現.體檢可發現睫狀充血或混合性充血、房水渾濁、出現角膜後沉積物及虹膜粘連.20%的患者可出現虹膜後粘連、眼內壓改變等並發癥.實驗室檢查可有貧血、嗜酸細胞增多、血沉快、CRP及球蛋白升高.該型激素治療效果明顯.
其他臨床表現系統性疾病所致的急性間質性腎炎可同時出現該系統疾病所特有的臨床表現,如系統性紅斑狼瘡患者可有面部紅斑、關節痛、光過敏、脫發、頻發口腔潰瘍等,幹燥綜合征可出現口幹、眼幹、多發齲齒等.
慢性間質性腎炎表現
慢性間質性腎炎常為隱匿、慢性或急性起病,因腎間質慢性炎癥改變,主要為纖維化組織增生,腎小管萎縮,故常有其共同臨床表現.
1.患者常表現為逐漸出現的多尿或夜尿增多,並伴有不同程度的納差、乏力、消瘦等非特異癥狀,一般無水腫,一些病例可無任何臨床癥狀,隻在體檢或因其他疾病就診時發現輕度尿改變、腎功能減退、貧血、腎性骨病而懷疑本病.部分患者經詢問病史可發現用藥史或理化因素接觸史.部分由系統性疾病所致者可有原發病的表現.
2.尿常規通常表現為輕度蛋白尿(定性微量~+,定量一般<0.5g/d),尿蛋白常為小分子的腎小管性蛋白尿.尿沉渣中可有少量白細胞,一般無紅細胞和管型.實驗室檢查可出現低比重尿、糖尿、氨基酸尿、磷酸鹽尿、堿性尿及低磷血癥、高鈣血癥、低鈉血癥、高鉀或低鉀血癥及腎小管酸中毒.
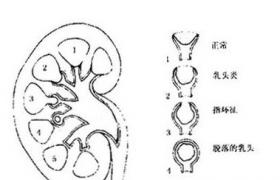
3.若伴有腎乳頭壞死,可在病程中出現高熱、腰痛、肉眼血尿及尿路刺激征等,常見原因為糖尿病、腎盂腎炎、止痛劑腎病、尿道梗阻或血管炎.急性腎乳頭壞死可出現急性腎衰竭,尿沉渣中可找到壞死的組織碎片,腎盂造影可見環狀陰影或充盈缺損,慢性者可見腎髓質及腎乳頭部鈣化陰影,臨床尿濃縮功能減低.
4.慢性間質性腎炎可波及腎小球和血管,導致相應功能受損,早期為內生肌酐清除率下降,其後血清肌酐可升高.晚期腎小球和血管受累嚴重時,可出現慢性腎功能不全的癥狀,如惡心、嘔吐、厭食等,貧血常很嚴重,並且與腎功能減退的程度不成.約一半患者發生高血壓,但程度往往不及腎小球腎炎引起的高血壓嚴重.

間質性腎炎
間質性腎炎檢查
尿液檢查
一般為中少量低分子量蛋白尿,尿蛋白定量多在0.5~1.5g/24h,極少>2g/24h;尿沉渣檢查可有鏡下血尿、白細胞及管型尿,偶可見嗜酸細胞.腎小管功能異常根據累及小管的部位及程度不同而表現不同,可有腎性糖尿、腎小管酸中毒、低滲尿、Fanconi綜合征等.
血液檢查
部分患者可有低鉀血癥、低鈉血癥、低磷血癥和高氯性代謝性酸中毒等表現.血尿酸常正常或輕度升高.慢性間質性腎炎貧血發生率高且程度較重,常為正細胞正色素性貧血.急性間質性腎炎患者外周血嗜酸細胞比例升高,可伴IgE升高,特發性間質性腎炎可有貧血、嗜酸細胞增多、血沉快、CRP及球蛋白升高.
影像學檢查
急性間質性腎炎B超可顯示腎臟呈正常大小或體積增大,皮質回聲增強.慢性間質性腎炎B超、放射性核素、CT等影像學檢查通常顯示雙腎縮小、腎臟輪廓不光整.影像學檢查還有助於判斷某些特殊病因,如尿路梗阻、膀胱輸尿管反流、腎臟囊性疾病等.靜脈尿路造影(IVU)可顯示止痛劑腎病特征性的腎乳頭壞死征象.由於造影劑具有腎小管毒性,因此,在腎小管損傷時應慎用.
腎活檢病理
病理檢查對確診有重要意義.除感染相關性急性間質性腎炎外,其他類型均應積極行腎穿刺,以區別腎間質浸潤細胞的類型及纖維化程度,從而有助於治療方案的制定後預後的判斷.
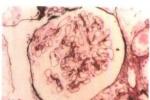
急性間質性腎炎腎小管間質病變突出表現為間質彌漫炎細胞浸潤伴間質水腫.藥物所致急性間質性腎炎浸潤細胞常呈片狀分佈,病初主要位於皮髓交界處,在嚴重的急性間質性腎炎可見浸潤細胞彌漫分佈.浸潤細胞主要為T細胞、單核細胞、巨噬細胞;可伴有漿細胞、嗜酸細胞及中性粒細胞.一些特殊病例中,在間質或破壞的小管周圍可見肉芽腫樣病變.不同原因導致的急性間質性腎炎浸潤細胞的種類有所差別,β-內酰胺類抗生素相關急性間質性腎炎以CD4+細胞為主;西咪替丁及NSAIDs患者中CD8+細胞多於CD4+細胞.超過50%的患者腎組織內巨噬細胞為CD14+細胞,肉芽腫以CD4+細胞及巨噬細胞為主.藥物過敏性間質腎炎伴較多嗜酸細胞浸潤,還可見嗜酸細胞性小管炎.感染相關性急性間質腎炎間質較多中性粒細胞浸潤,此時小管炎的浸潤細胞多為中性粒細胞.
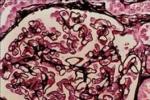
慢性間質性腎炎基本的病理表現為光鏡下間質呈多灶性或大片狀纖維化,可伴淋巴細胞及單核細胞浸潤,腎小管萎縮、變性、管腔擴大,腎小管基膜肥厚,腎小球出現缺血性皺縮或硬化,小動脈和細動脈內膜可有不同程度增厚、管腔狹窄或閉鎖,但無血管炎表現.免疫熒光陰性.電鏡檢查在電鏡對診斷慢性間質性腎炎的意義不大.電鏡下再生的腎小管可見新生、基底膜樣物質,導致TBM分層.免疫性疾病所致的慢性間質性腎炎,電鏡下可見致密物沉積,輕鏈沉積病可見TBM有成簇的針尖樣致密物沉積.
間質性腎炎預防
多數藥物相關急性間質性腎炎預後良好,在去除誘因後腎功能損傷能完全恢復.影響急性間質性腎炎預後的因素有以下幾點:①既往有基礎慢性腎臟病的患者,預後差;②起病年齡大,尤其是伴有高血壓,糖尿病者預後不佳;③腎小管上皮細胞刷狀緣脫落,腎小管壞死者,預後差;④腎間質炎細胞彌漫浸潤者預後差;⑤起病時血清肌酐水平同預後並沒有相關性,但腎功能衰竭持續時間長者,預後不佳;⑥腎間質纖維化重的患者,預後差.上述情況可遺留不同程度的腎功能損害.
慢性間質性腎炎的預後與病因、腎間質病變和腎功能受損程度密切相關.徹底清除病因可延緩慢性間質性腎炎進展,幹燥綜合征、藥物性間質性腎炎預後良好,但止痛劑腎病和中毒性腎病則預後較差.