乳腺炎
来源:74U閱讀網
閉經
閉經百科
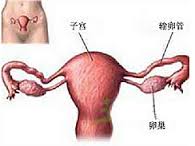
閉經是婦科疾病中常見的癥狀,可以由各種不同的原因引起.通常將閉經分為原發性和繼發性兩種.凡年過18歲仍未行經者稱為原發性閉經;在月經初潮以後,正常絕經以前的任何時間內(妊娠或哺乳期除外),月經閉止超過6個月者稱為繼發性閉經.這樣的區分在很大程度上是人為的,因為引起原發和繼發閉經的基本因素有時可能是相同的.但是在提供病因和預後的線索時,這種劃分是有價值的,例如多數的先天性異常,包括卵巢或苗勒氏組織的發育異常,所導致的閉經被列入原發性閉經,而繼發性閉經多數是由獲得性疾病所引起,且較易治療.
閉經
閉經病因
子宮性閉經 (30%)
閉經的原因在子宮,雖卵巢功能正常,但子宮內膜不能產生正常的反應,因而不來月經,引起子宮性閉經常見的疾病有:
(1)先天性子宮發育不全或缺如:胚胎時由於副中腎管發育不全或不發育所致,表現為原發閉經,青春發育後,第二性征如乳房,外生殖器,陰,腋毛等均發育正常,若測基礎體溫有時可顯示有排卵,還可表現有周期性乳房脹痛及小腹不適,染色體及性腺均為正常女性,各種卵巢激素及垂體促性腺激素FSH,LH等均在正常女性水平,盆腔檢查及B超證實無子宮,若原發閉經伴周期性腹痛者應考慮是先天性子宮或陰道的畸形.
(2)子宮內膜損傷或粘連:常發生於人工流產後,產後或流產後刮宮,由於過度搔刮損傷瞭子宮內膜,或手術後感染造成宮腔粘連,出現閉經,當宮腔部分粘連時,使經血不能流出,表現為閉經同時伴有周期性腹痛及下墜感,將癥狀與基礎體溫對照,或B超發現子宮積血,即可明確診斷.
(3)子宮治療:子宮或子宮內膜切除後或宮腔內放射治療後均可出現子宮性閉經.
(4)對雄激素不敏感綜合征:又稱睪丸女性化,這是一種特殊形式的子宮性閉經,患者核型為46,XY,性腺為睪丸,由於靶器官缺乏雄激素受體或受體不能發生正常的生物功能,因而未能發育為正常男性,完全型睪丸女性化外表極似女性,有乳房發育,但子宮缺如陰道上段為盲端,患者往往於青春期後原發閉經來就診.
卵巢性閉經(30%)
(1)先天性卵巢發育不全:又稱Turner綜合征,是少女原發閉經中最多見的一種,這是一種性染色體異常的疾病,多數是X染色體數目異常,基本核型是45,X,也可為性染色體結構異常,如X染色體等臂,長臂或短臂的缺失,環狀X染色體等,還有些是多種核型的嵌合體,本病患者除原發閉經和第二性征不發育外,多有一組軀體異常表現.
(2)單純性腺發育不全:包括46,XX單純性腺發育不全和46,XY單純性腺發育不全,二者除核型不同外,臨床表現相似,均表現為原發閉經,第二性征不發育,個高,四肢長,體形為閹割型,性腺多呈條索狀,核型為XY的性腺易發生腫瘤.
(3)卵巢早衰:又稱早絕經,即絕經發生在40歲以前,偶見於20歲以下青年女性,多數為繼發閉經,極少為原發閉經,卵巢萎縮,雌激素水平低落,FSH升高達絕經水平,卵巢早衰的真正機制尚不十分清楚,有人觀察到卵巢早衰與自身免疫系統有關,因發現卵巢早衰常與多種自傢免疫病相伴隨.
(4)卵巢不敏感綜合征:臨床表現同卵巢早衰,可為原發閉經或早絕經,與卵巢早衰不同的是此類患者卵巢中有為數不少的正常卵泡,但處於休止狀態,不能發育成熟和排卵,卵巢不敏感綜合征的發病機制亦不十分清楚,較多的解釋是卵巢存在抗促性腺激素受體抗體或受體後生物功能障礙.
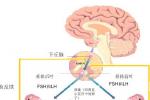
垂體性閉經(30%)
(1)原發性垂體促性腺功能低下:是一種少見的遺傳病,表現為孤立性促性腺激素缺乏,患者常常原發閉經,性征不發育,有些還伴有嗅覺障礙,垂體促性腺激素FSH與LH以及卵巢性激素均為低水平.
(2)繼發性垂體前葉功能低下:由於垂體損傷,出血,炎癥,放射及手術等破壞瞭垂體前葉功能,造成促性腺激素及垂體前葉其他激素,如促甲狀腺激素及促腎上腺皮質激素等的缺乏,故除有性腺功能低下外,有時還會有甲狀腺功能低下和腎上腺皮質功能低下,表現出閉經,消瘦,乏力,怕冷,低血糖,低血壓,低基礎代謝及性欲減退等,由於產後大出血.
(3)垂體腫瘤:亦是垂體性閉經較常見的病因,可通過直接破壞垂體前葉功能或因破壞瞭下丘腦與垂體間調節通道,幹擾瞭生殖激素的分泌與調節,導致閉經,垂體腫瘤的種類很多.
下丘腦性閉經 (10%)
指障礙在下丘腦或下丘腦以上,由於下丘腦促性腺激素釋放激素(GnRH)缺乏或分泌形式失調而導致閉經,包括下丘腦-垂體單位功能異常,中樞神經系統-下丘腦功能異常,以及其他內分泌異常引起的下丘腦不適當的反饋調節所致的閉經.
(1)下丘腦-垂體單位功能異常:可為先天性下丘腦-垂體功能缺陷,亦可為繼發於損傷後,腫瘤,炎癥及放射等所致的下丘腦激素GnRH合成和分泌障礙,臨床上最常見的下丘腦-垂體單位功能異常所致的閉經是高泌乳素血癥,這是由於下丘腦泌乳素抑制因子(主要是多巴胺)缺乏,使垂體分泌過多的泌乳素.
(2)中樞-下丘腦功能異常:精神因素,外界或體內環境的改變可以通過中樞神經系統經大腦皮質,丘腦及下丘腦的神經內分泌途徑,或經大腦邊緣系統影響下丘腦功能而導致閉經.
(3)其他內分泌異常引起不適當的反饋調節.
閉經
閉經癥狀
1.生理性閉經的臨床表現
(1)青春前期閉經:女孩6~9歲可從尿中查出去氫表雄酮(DHEA)及其硫酸鹽,10歲起迅速升高,此乃腎上腺功能初現的表現,來源於腎上腺的雄激素促使陰毛,腋毛出現,身材迅速長高,因為下丘腦-垂體-卵巢軸尚待進一步發育完善,雌激素水平尚低,子宮內膜增殖較差,還不會引起出血,故月經推遲來潮,初潮前這一階段未見月經來潮屬於生理現象,有些女孩在初潮後尚有一年半載的月經數月來潮一次,且為無排卵月經也屬正常.
(2)哺乳期閉經:母乳喂養的婦女在任何時候斷奶,則常在斷奶後2個月恢復月經.
(3)絕經過渡期及絕經後閉經:絕經過渡期可能數月出現一次子宮出血,絕經後生殖器官逐漸萎縮,子宮也縮小.
2.病理性閉經的臨床表現
(1)子宮性閉經及隱經:
①無孔處女膜:臨床癥狀逐漸出現,最初可感周期性下腹墜脹,疼痛,進行性加重,血腫壓迫尿道及直腸,可引起排尿及排便困難,恥骨上痙攣性疼痛,肛門墜脹,尿頻,尿急,尿痛,甚至點滴狀排尿,當宮腔大量積血時,可導致輸尿管移位,扭曲,積水,甚至腎盂積水,經血逆流入盆腔時,可刺激腹膜產生劇烈腹痛,腹部檢查時可捫及一觸痛明顯的包塊,有深壓痛,少數患者可有輕度肌緊張,反跳痛,婦科檢查時發現,處女膜變薄膨出,無開口,表面呈紫藍色,肛診可觸及陰道血腫,子宮增大,觸痛,雙附件為臘腸樣條狀包塊,觸痛,病程長者可有不規則增厚,數目不等的觸痛結節,B型超聲或CT檢查可探及陰道桶狀囊實性腫塊,宮腔及輸卵管內積液.
②陰道橫隔:不完全橫隔者,因經血可經小孔流出,故無閉經,完全性橫隔者因經血排出障礙,出現原發性閉經,周期性下腹疼痛等表現.
完全性陰道中,上段橫隔者婦科檢查時可發現有一定長度,寬度的陰道下段,頂端封閉,觸及一有波動感的隔膜,其上方陰道擴張,似有囊性感,陰道下段橫隔有時不易與陰道閉鎖區別,仔細的婦科檢查結合隔後腔穿刺是有效的鑒別方法.
③陰道閉鎖:臨床表現為原發性閉經,周期性下腹疼痛等,婦科檢查見外陰發育不良,處女膜無孔,但表面色澤正常,無向外膨隆征,肛診時可發現在距外陰3cm左右的上方有一突向直腸的陰道囊性包塊,腹痛時包塊張力大,經腹或經直腸B超探查可在距肛門3~4cm上方探及一囊性桶狀包塊,在B超引導下經外陰向腫塊穿刺,可抽出陳舊暗紅色血液或巧克力樣糊狀物,Ⅱ型者陰道完全閉鎖,臨床表現也為原發性閉經,周期性下腹疼痛等,婦科檢查在盆腔一側或較高處有直徑4~8cm的包塊,為畸形的子宮或附件腫物.
④宮頸閉鎖:若患者無子宮內膜,僅表現為原發性閉經,若有子宮內膜,其臨床表現與先天性無陰道相似.
⑤先天性無子宮:臨床表現為原發性閉經,肛腹診捫不到子宮,B超,CT及MRI亦不能探及子宮的存在.
閉經
閉經檢查
檢查:
1.陰道脫落細胞檢查是較常用的瞭解雌激素水平的方法,用棉棍浸生理鹽水後取陰道上段側壁的脫落細胞,塗在玻片上,固定和染色後,觀察表,中,底各層細胞的百分比,表層細胞所占百分比越高,反映雌激素水平越高.
2.宮頸黏液如發現閉經患者宮頸黏液為透明的,拉力好的稀薄黏液,塗在玻璃片上幹燥後在顯微鏡下可見羊齒狀結晶,表明該患者卵巢有分泌雌激素的功能.
3.藥物性試驗這是臨床上常用的對閉經診斷性試驗,尤其是在缺乏激素測定的實驗設備時,藥物試驗對估價卵巢功能及子宮內膜功能有重要幫助
閉經預防
1、月經過少或月經後期都可發展為閉經,積極治愈月經過少或後期,可以減少閉經的發病率.
2、明確閉經的病因和部位,對治療閉經的效果與預後估計有一定的參考價值,如下丘腦性閉經,由精神因素,環境改變,營養不良等引起,藥物治療預後較佳,又如由結核桿菌引起的子宮性閉經,子宮內膜已被破壞,恢復月經的可能性較少,又如用孕激素試驗陽性的(用黃體酮後能轉經),預後較好.
3、中醫文獻中有終生不來月經而受孕者,稱為“暗經"的,對此需要謹慎,用藥前要仔細詢問病史.
4、目前服用減肥藥的婦女為數不少,有部分婦女由此而閉經,也有因肥胖而節食,導致厭食而閉經,還有多次人流手術而閉經,以上閉經都是可以預防的,有些藥物必須在醫生指導下服用,防止其不良反應.
5、對頑固性閉經單用中藥或西藥效果不佳者可采用中西藥結合周期治療,待起效後逐漸減少西藥劑量,最終中醫治療.