出血性腦梗死
来源:74U閱讀網
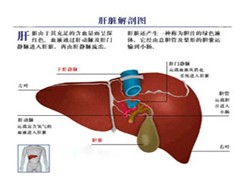
藥物性肝病
藥物性肝病百科
藥物性肝病(druginducedliverdisease)簡稱藥肝,是指由於藥物或/及其代謝產物引起的肝臟損害.可以發生在以往沒有肝病史的健康者或原來就有嚴重疾病的病人,在使用某種藥物後發生程度不同的肝臟損害,均稱藥肝.目前至少有600多種藥物可引起藥肝,其表現與人類各種肝病的表現相同,可以表現為肝細胞壞死、膽汁淤積、細胞內微脂滴沉積或慢性肝炎,肝硬化等.
藥物性肝病
藥物性肝病病因
(一)發病原因
能引起不同程度肝損害的藥物有數百種,其中以作用於中樞神經系統的藥物如氯丙嗪,安定等,化學療法藥物如磺胺類,異煙肼,利福平,對氨基水楊酸等,抗生素如四環素,紅黴素等,解熱鎮痛藥如吲哚美辛,保泰松,對乙酰氨基酚,水楊酸類等,抗癌藥如甲氨蝶呤,6-巰基嘌呤,5-氟尿嘧啶等較為常見;其他如睪酮類,雌激素類,某些黃體酮避孕藥,口服降糖劑甲苯磺丁脲等,抗甲狀腺藥,以及某些中藥如黃藥子,蒼耳子等也可造成藥物性肝損害.
(二)發病機制
藥物在肝臟內進行代謝,通過肝細胞光面內質網上的微粒體內一系列的藥物代謝酶(簡稱藥酶,包括細胞色素P-450,單氧化酶,細胞色素C還原酶等)以及胞漿中的輔酶Ⅱ(還原型NADPH),經過氧化或還原或水解形成相應的中間代謝產物(第Ⅰ相反應),再與葡萄糖醛酸或其它氨基酸結合(第Ⅱ相反應,即藥物的生物轉化),形成水溶性的最終產物,排出體外.最終代謝產物的分子量大於200的經膽系從腸道排出,其餘的則經腎臟泌出.
藥物引起肝臟損傷的機制可能為:①藥物及其中間代謝產物對肝臟的直接毒性作用,這類藥肝可以預知;②機體對藥物的過敏反應或對藥物特異質反應(idiosyncracy)生成的中間代謝產物的過敏反應.是機體對藥物及代謝產物或對藥物及代謝產物與肝內大分子共價結合的復合物產生的免疫反應.這類藥肝是不可預知的.
藥肝的發病機制可通過改變肝細胞膜的物理特性(粘滯度)和化學特性(膽固醇/磷脂化),抑制細胞膜上的K+,Na+-ATP酶、幹擾肝細胞的攝取過程、破壞細胞骨架功能、在膽汁中形成不可溶性的復合物等途徑直接導致肝損傷,也可選擇性破壞細胞成分,與關鍵分子共價結合,幹擾特殊代謝途徑或結構過程,間接地引起肝損傷.
藥物性肝病
藥物性肝病癥狀
癥狀體征
有接受藥物史,一般大都有食欲減退,上腹不適,惡心等消化道癥狀,肝炎型的臨床表現似病毒性肝炎,有或無黃疸,肝內淤膽型的病人除有消化道癥狀外,皆有黃疸,皮膚瘙癢,尿色深黃色,糞色淡或陶土色,藥物引起過敏反應所造成的肝損害,黃疸多在用藥後2~4周出現,但也有在1~3天即可發生,反復用藥可引起即刻反應,病人除表現黃疸外,尚可伴有發燒,皮疹,關節痛,肌肉痛等,肝可腫大,輕壓痛;脾可腫大.
藥物性肝病
藥物性肝病檢查
實驗室檢查
(1)各種病毒性肝炎血清標志物均為陰性.
(2)血清膽紅素,轉氨酶,堿性磷酸酶,總膽汁酸,血清膽固醇等可有不同程度的升高,血漿白蛋白可降低,嚴重者凝血酶原時間延長,活動度降低,血氨升高,血糖降低等,血白細胞總數升高(約占21%),正常或減少.
(3)有過敏反應的患者外周血嗜酸性細胞增多(>6%的占有35%),藥物誘導淋巴細胞轉化試驗陽性率可達50%以上.
影像學檢查
1.B型超聲檢查是否選做,根據病情而定,它對脂肪肝,肝硬化,肝腫瘤以及肝血管病變的診斷有幫助.
2.CT檢查指征及其意義與B超相似.
3.肝活組織檢查可確定肝損害病理類型,但不能確定是否為藥物所致.
藥物性肝病預防
1.掌握用藥指征臨床醫師應熟悉所用藥物的性能及肝臟毒性,盡量少用或不用對肝臟有毒性作用的藥物,禁忌在指征不明確時濫用藥物及長期大量用藥.
2.瞭解患者用藥史用藥前詳細詢問病史,特別是肝病,飲食,接觸工業化學毒物,腎臟疾病及過敏史等,對有藥物性肝病史的患者,應避免再度給予相同或化學結構相似的藥物.
3.用藥前還應註意患者的個體狀況考慮到全身情況,年齡,性別,生理及病理狀態,營養情況,藥物的耐受性,精神等多種因素的影響,如對肝,腎病患者,新生兒,妊娠等患者,藥物的選擇使用和劑量應慎重考慮.
4.考慮並發病對肝臟的影響肝病患者常易合並病毒,細菌,真菌,寄生蟲等致病因子的感染,這些因子本身及其代謝產物會加重肝臟的負擔,從免疫學觀點看,這些感染常有細胞免疫發生,大量淋巴因子產生可導致肝細胞壞死,如合並中樞神經,心血管,消化,內分泌及泌尿系統疾病時,亦增加瞭用藥的復雜性.
5.用藥時避免下列情況避免空腹或饑餓狀態下服藥;營養缺乏者,避免使用有肝毒性的藥物;用藥期間避免大量飲酒,或飲酒後服藥;中年以上患者對藥物解毒能力下降,應嚴密監測肝功能變化;所用藥物應盡量避免與苯巴比妥或氯丙嗪長期同服;麻醉藥,安眠藥,鎮痛藥,磺胺類不宜長期服用.
6.監測用藥過程加強用藥過程中的監護,註意監視各種毒性反應及不良反應,定期檢測血象,尿液,膽紅素,轉氨酶,ALP等,特別是新藥試用期內更應如此.
7.以往有藥物過敏史或過敏體質的患者化學合成的新藥,即使無中毒病例報告,仍有發生過敏性肝損害的危險;含同種或異種蛋白的生物制劑,偶可發生過敏性肝損害;凡用藥量大或時間長者,產生過敏的機會增多;處於細菌感染高潮期或切除腫瘤不久者,易發生藥物過敏反應.
8.利用或避開藥物的相互作用來防止不良反應可用皮質激素來防止或減輕大多數藥物性肝損害;聯苯雙酯與抗腫瘤藥合用可預防藥物性肝損害;對氨基水楊酸能阻滯異煙肼的乙酰化,減輕其肝損害;半胱氨酸能恢復谷胱甘肽的儲備,可減輕對乙酰氨基酚的毒性;由於巴比妥在肝內分解,故某些藥物與巴比妥類同服時可加重肝損害,應避免;已有肝功能異常者,如用嗎啡類,巴比妥類,蛋氨酸,氨鹽,麻醉藥,強利尿藥易誘發肝性腦病,應禁用;長期使用四環素及皮質激素類藥物,易引起脂肪肝.
9.停藥一旦出現肝損害,應立即停藥.
10.肝臟疾病患者用藥的註意事項肝功能受損時,藥物半衰期延長,可造成藥物體內蓄積,毒性增加,故應調整給藥方案,降低劑量或延長用藥間隔,尤其是對那些從肝臟代謝消除且不良反應多的藥物更應註意,如肝功能不良者應用氯黴素,再生障礙性貧血發生率增加,肝病患者合並心功能不全,快速型室上性心律失常時應用洋地黃治療時,宜選用主要由腎臟排泄的地高辛,而不宜選用主要由肝臟排泄的洋地黃毒苷,以免蓄積中毒,肝病患者合並感染結核菌時,可考慮使用乙胺丁醇,環絲氨酸,卷曲黴素等肝損害作用很小的抗結核藥物,而盡量避免使用異煙肼,利福平,吡嗪酰胺等肝毒性較明顯的藥物.
肝性腦病及其前期患者對鎮靜藥,麻醉藥十分敏感,如地西泮,嗎啡,巴比妥類等,易發生危險的中樞神經抑制,主要原因並非藥物解毒作用不良致藥效加強,而是因中樞神經受體敏感性增加,如GABA受體隨肝病嚴重性而增加,藥物與內源性,外源性中樞神經遞質或假性神經遞質競爭關系改變,另外,凡可以增加血氨濃度的治療方法如輸血,輸血漿,輸蛋白及應用其他含氮藥物(如蛋氨酸),或可以降低異化代謝的藥物(如單胺氧化酶抑制藥)等也都可能誘發肝性腦病,肝功能嚴重受損害患者禁用乙酰唑胺,噻嗪類利尿藥,因能減少尿中H+的排出,而減少NH4的排泄,加重氨在體內的堆積,誘發肝性腦病,同時利尿時降低血鉀亦可誘發肝性腦病.
肝功能不良時,應用口服抗凝血藥如香豆素類等,對凝血功能的抑制較明顯,停藥後恢復也較遲,這可能因肝臟利用維生素合成凝血酶及其他凝血因子的能力降低,另一方面,也可能與遊離型藥物增加,作用增強有關.
肝硬化門脈高壓門腔靜脈吻合時,可使藥物口服後繞過肝臟吸收,生物利用度增加,作用增強,如普萘洛爾,維拉帕米等,而有些藥物則需經過肝臟代謝才能活化成有效藥物,在肝功能不良時藥效降低,如潑尼松需要在肝中經11β羥化脫氫酶催化轉化成潑尼松龍,才能發揮療效,在急,慢性肝病患者中,有些口服潑尼松後血漿中潑尼松龍的水平明顯低於正常,而在肝病臨床恢復時,服用潑尼松後血中潑尼松龍水平明顯回升,故肝病患者宜用潑尼松龍代替潑尼松,另外,免疫抑制藥硫唑嘌呤,抗腫瘤藥環磷酰胺等均需在肝內活化後才能顯效,肝病患者應用時應註意,總而言之,肝病患者使用藥物必須謹慎,藥物少用為妥,劑量不宜過大,切不可同時合用多種藥物,以免增加肝臟負擔和發生各種不良反應.
對一般藥物而言,由肝功能不良所致藥物血漿濃度的變化常不超過2~3倍,在沒有受體敏感性改變的情況下,血藥濃度的這種變化對許多藥物的臨床意義並不很重要,因為正常人之間也可能有這種個體差異,但有些藥物在肝功能不良時有發生不良反應的可能性,應予以註意.