氨氣中毒
来源:74U閱讀網
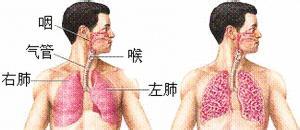
支氣管肺炎
支氣管肺炎百科
支氣管肺炎(bronchopneumonia)又稱小葉肺炎,為小兒最常見的肺炎.發展中國傢小兒肺炎的發病率明顯高於發達國傢,病死率和玹死亡率更高於發達國傢,和其他發展中國傢相似,小兒肺炎是威脅我國兒童健康的嚴重疾病,無論是發病率還是病死率均居首位,在我國,肺炎占兒科住院患者24.5%~65.2%;5歲以下兒童每年105萬死亡病例中,死於肺炎者占30萬為此年齡組兒童第一位死因,根據國內16個單位的兒科統計,22504例肺炎住院病例中支氣管肺炎占93.7%,多見於嬰幼兒,肺炎多發生於冬春季節及氣候驟變時,有些華南地區反而在夏天發病較多.室內居住擁擠,通風不良、空氣污濁、致病性微生物較多,容易發生肺炎.支氣管肺炎可由細菌或病毒引起.按病理形態的改變分為一般支氣管肺炎和間質性支氣管肺炎兩類,前者多由細菌所致,後者則以病毒為主.臨床常籠統地診斷為支氣管肺炎.
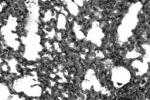
支氣管肺炎
支氣管肺炎病因
小葉性肺炎主要由細菌感染引起,常見的致病菌有葡萄球菌、鏈球菌、肺炎球菌、流感嗜血桿菌、綠膿桿菌和大腸桿菌等.這些細菌通常是口腔或上呼吸道內致病力較弱的常駐寄生菌,往往在某些誘因影響下,如患傳染病、營養不良、惡病質、慢性心力衰竭、昏迷、麻醉、手術後等,使機體抵抗力下降,呼吸系統的防禦功能受損,細菌得以入侵、繁殖,發揮致病作用,引起支氣管肺炎.因此,支氣管肺炎常是某些疾病的並發癥,如所謂麻疹後肺炎、手術後肺炎、吸入性肺炎、墜積性肺炎等等.
支氣管肺炎
支氣管肺炎癥狀
根據急性起病,呼吸道癥狀及體征,一般臨床診斷不難,必要時可做X線透視,胸片檢查,或咽試子,氣管分泌物細菌培養或病毒分離,其它病原學檢查包括抗原和抗體檢測,白細胞明顯升高和粒細胞增多,血清C反應蛋白升高時有助於細菌性肺炎的診斷,白細胞減低或正常,則多屬病毒性肺炎.
1、一般癥狀:起病急驟或遲緩,驟發的有發熱,拒食或嘔吐,嗜睡或煩躁,喘憋等癥狀,發病前可先有輕度的上呼吸道感染數日,早期體溫多在38~39℃,亦可高達40℃左右,大多為馳型或規則發熱.弱小嬰兒大多起病遲緩,發熱不高,咳嗽和肺部體征均不明顯,常見拒食,嗆奶,嘔吐或呼吸困難.
2、呼吸系統的癥狀及體征:咳嗽及咽部痰聲,一般早期就很明顯,呼吸增快,每分鐘可達40~80次,使呼吸和脈搏的比例自1∶4上升為1∶2左右,常見呼吸困難,嚴重者呼氣時有呻吟聲,鼻翼扇動,三凹征,口周功批甲青紫,有些患兒頭向後仰,以使呼吸通暢,若患兒被動地向前屈頸時,抵抗很明顯,這種現象應和頸肌強直區別.
胸部體征早期常不明顯,或僅有呼吸音變粗或稍減低,以後可聽到中,粗濕羅音,有輕微的叩診濁音,數天後,可聞細濕羅音或捻發音,病灶融事擴大時,可聽到管狀呼吸音,並有叩診濁音,如果發現一側肺有叩診實音或/和呼吸音消失,則應考慮有無合並胸腔積液或膿胸.
WHO兒童急性呼吸道感染防治規劃特別強調呼吸加快是肺炎的主要表現,呼吸急促指:幼嬰<2月齡,呼吸≥60次;2~12月以下齡,呼吸≥50次;1~5歲以下,呼吸≥40次,重癥肺炎指征為激惹或嗜睡,拒食,下胸壁凹陷和紫紺,這為基層醫務人員和初級衛生保健工作者提供簡單可行的診斷依據,值得推廣.
3、其它系統的癥狀及體征:較多見於重癥患者.
(1)消化道癥狀:嬰幼兒患肺炎時,常伴發嘔吐,腹瀉,腹痛等消化道癥狀,嘔吐常發生在強烈的咳嗽之後,腹脹嚴重時致膈肌上升,壓迫胸部,更加重呼吸困難,有時下葉肺炎可引起急性腹痛,應與腹部外科痢疾鑒別.
(2)循環系統癥狀:較重肺炎患兒可出現脈搏加速,每分鐘160~200次/分或以上,與體溫升高和呼吸困難不相稱,肝臟顯著增大或在短時間內加大,面色蒼白,唇發紺,或顏面,四肢浮腫,尿少,則為充血性心力衰竭的征象,有時四肢發涼,口周灰白,脈搏微弱,則為末梢循環衰竭.
(3)神經系統癥狀:常見煩躁不安,嗜睡,或兩者交替出現,幼嬰易發生驚厥,多由於高熱或缺鈣所致,如驚厥之同時有明顯嗜睡或煩躁,和持續性昏迷,甚至發生強直性肌痙攣,偏癱或其它腦征,則可能並發中樞神經系統病變如腦膜腦炎,中毒性或缺氧性腦病.
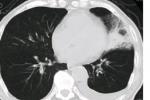
4,X線病毒:以支氣管肺炎為例敘述X線表現,病因不同,在X線上所表現的變化,既有共同點,又各有其特點.
(1)病灶的形態:支氣管肺炎主要是肺泡內有炎性滲出,多沿支氣管蔓延而侵犯小葉,肺段或大葉,X線征象可表現為非特異性小斑片狀肺實質浸潤陰影,以兩肺下野,心膈角區及中內帶較多,常見於嬰幼兒,小斑片病灶可部分融合在一起成為大片狀浸潤影,甚至可類似節段或大葉肺炎的形態,若病變中出現較多的小圓形病灶時,就應考慮可能有化膿性感染存在.
(2)肺不張和肺氣腫征:由於支氣管內分泌物和肺炎的滲出物阻塞,可產生肺不張或肺氣腫,在小兒肺炎中肺氣腫是早期常見征象之一,在病程中出現泡性肺氣腫及縱隔氣腫的機會也比成人多見.
(3)肺間質X線征:嬰兒的肺間質組織發育好,患支氣管肺炎時,可出現肺間質X線征象,常見兩肺中內帶紋理增多,模糊或出現條狀陰影,甚至聚集而成網形,這些間質的改變與兩肺下野的肺過度充氣而呈現明亮的肺氣腫區域鮮明的對比,流感病毒肺炎,麻疹病毒肺炎,百日咳桿菌肺炎所引起的肺間質炎性的反應都可有這些X線征象.
(4)肺門X線征:肺門周圍局部的淋巴結大多數不腫大或僅呈觀肺門陰影增深,甚至肺門周圍浸潤.
(5)胸膜的X線征:胸膜改變較少,有時可出現一側或雙側胸膜炎或胸腔積液的現象.
盡管各種不同病因的支氣管肺炎在X線表現上有共同點,但又不相同,因此,必須掌握好各種肺炎的X線表現,密切結合臨床癥狀才能做出正確診斷.
5,一般病程:經過治療後,輕型病例(一般為年齡較大及體質較強的幼兒)大多在1~2周內痊愈,重型病例(大多屬於體質較弱的嬰兒,合並佝僂病或各種先天性疾病者)則病程往往遷延,胸部體征消失較慢,且易復發,有並發癥時病程可延長.
支氣管肺炎
支氣管肺炎檢查
1、血象
細菌性肺炎患兒白細胞總數大多增高,一般可達(15~30)×109L,偶可高達50×109L,粒性白細胞達0.60~0.90,但在重癥金黃色葡萄球菌或革蘭氏陰性桿菌肺炎,白細胞可不高或降低,病毒性肺炎時,白細胞數多數低下.
2、細菌檢查
要作出準確反映肺部病變的細菌病原診斷是比較困難的,肺穿刺細菌學檢查最可靠而被認為是“黃金標準",但很難被醫師及患兒接受,咽培養結果一般不能反映下呼吸道病情,痰培養,尤其通過纖維支氣管鏡取分泌物作培養較為可靠,但也可能污染,細菌性肺炎菌血癥隻是一過性的,加之國內嚴重存在濫用抗生素的情況和培養方法上存在一些問題,血培養最多隻有10%的陽性結果,抗體檢測隻是回顧性的,且有個體差異,細菌抗原檢測用於小兒肺炎病原學診斷近年來發展較快,作為快速簡便的診斷方法,有一定推廣價值,血和尿抗原陽性雖然不能肯定地說病原菌成分一定來自肺部,但畢竟表示體內有相應細菌感染.
3、其它病原學檢查
病毒學檢查以病毒分離最為可靠,重復性好,特異性強,但需時間長,操作繁瑣,需一定技術和設備條件,血清學檢查特異性抗體有診斷意義,RSV感染可采用中和試驗和酶聯吸附試驗(ELISA);腺病毒感染一般采用補體結合試驗,中和試驗,免疫熒光技術和ELISA等方法診斷,目前較多采用微量血凝抑制試驗,操作較為簡單;流感病毒感染采用血凝抑制試驗,鼻病毒和冠狀病毒感染時可用中和試驗,凡恢復期血清抗體比急性期高4倍或4倍以上有診斷價值,病毒的特異性快速診斷方法目前應用較多的是免疫熒光技術,電子顯微鏡技術和免疫酶技術,電鏡技術復雜,費用較高,難以推廣;免疫酶技術常用ELISA,酶聯熒光技校放免疫酶染色法等,此外還有用同位素標記抗體的放射免疫法,近幾年有用多聚酶鏈反應(PCR)方法檢測標本中的病毒DNA達到早期快速診斷,支原體病學診斷中冷凝集試驗是非特異性的,隻可作為參考;特異性診斷方法為支原體培養和血清抗體測定和PCR檢測.
4、血氣分析
血乳酸鹽和服離子間隙(AG)測定,對重癥肺炎有呼吸衰竭者,可以依此瞭解缺氧與否和嚴重程度,電解質與酸堿失衡的類型和程度,有助於診斷治療和判斷預後.
支氣管肺炎預防
為預防肺炎,應著重註意下列措施.
1、加強護理和體格鍛煉:嬰兒時期應註意營養,及時增添副食,培養良好的飲食及衛生習慣,多曬太陽,防止佝僂病及營養不良是預防重癥肺炎的關鍵,從小鍛煉體格,室內要開窗通風,經常在戶外活動或在戶外睡眠,使機體耐寒及對環境溫度變化的適應能力增強,就不易發生呼吸道感染及肺炎.
2、防止急性呼吸道感染及呼吸道傳染病:對嬰幼兒應心可能避免接觸呼吸道感染的病人,尤以弱小嬰兒受染後易發展成肺炎,註意防治容易並發嚴重肺炎的呼吸道傳染病,如百日咳,流感,腺病毒及麻診等感染,尤其對免疫缺陷性疾病或應用免疫抑制劑的患兒更要註意.
3、預防並發癥和繼發感染:已患肺炎的嬰幼兒抵抗力弱,易染他病,應積極預防可能引起嚴重預後的並發癥,如膿胸,膿氣胸等,在病房中應將不同病原的患兒盡量隔離,恢復期及新入院患兒也應盡量分開,醫務人員接觸不同患兒時,應註意消毒隔離操作,近年來有用蒼術,艾葉等中藥香薰煙以減少空氣中病原體的報道,此法可用來預防交叉感染.